Kavernome sind relativ häufige vaskuläre Fehlbildungen des Gehirns und kommen bei etwa 1 von 200 bis 1 von 600 Menschen vor. Viele verursachen keine Beschwerden und werden zufällig bei einer MRT-Untersuchung entdeckt; in diesen Fällen ist die Prognose meist beruhigend. Das häufigste Symptom sind epileptische Anfälle, während das allgemeine Blutungsrisiko insgesamt gering ist, jedoch bei Kavernomen im Hirnstamm höher sein kann. Ob eine Behandlung notwendig ist, wird individuell entschieden und am Inselspital in interdisziplinären Teambesprechungen beurteilt.
Was sind Kavernome?
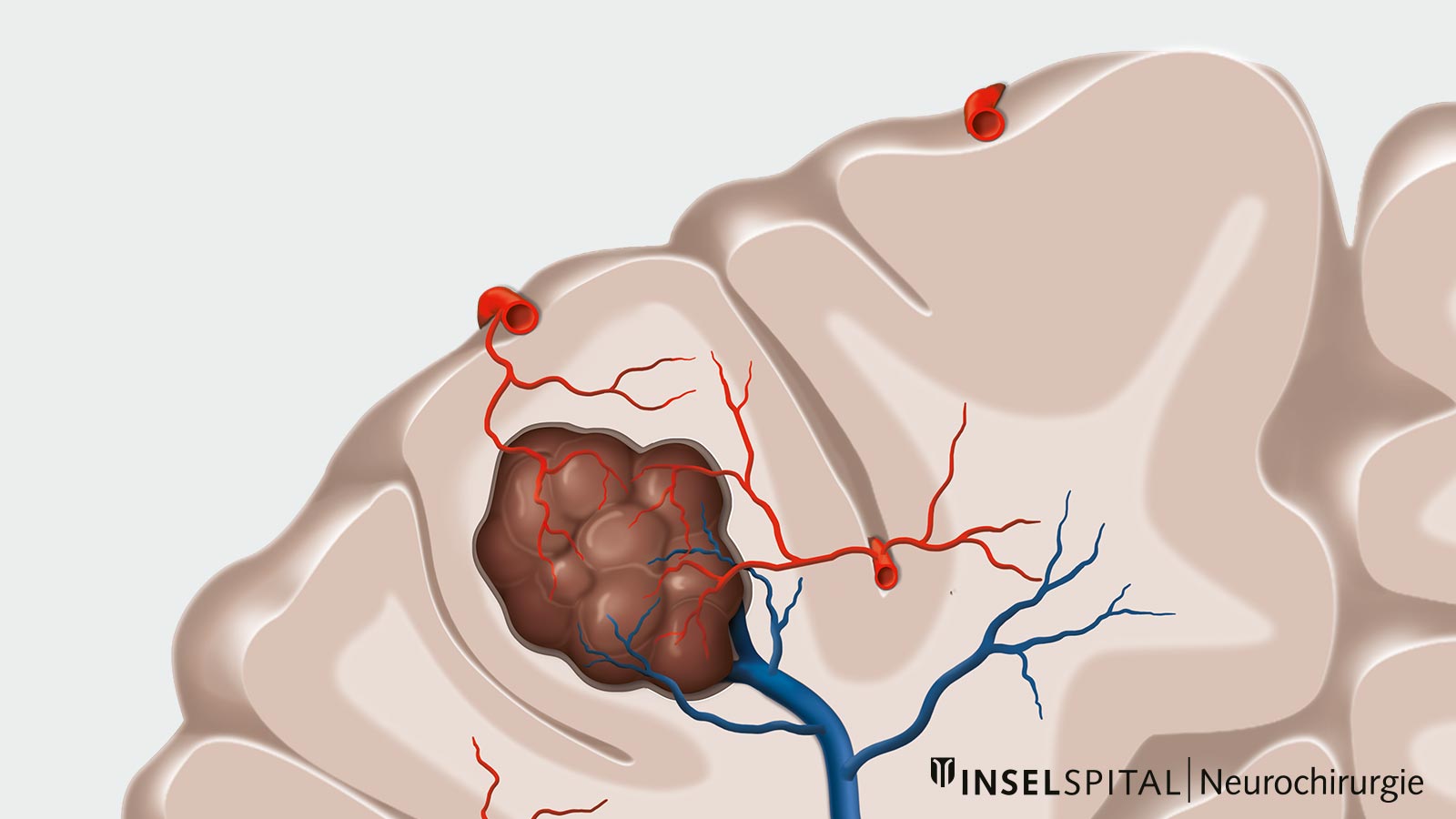
Kavernome (auch zerebrale kavernöse Fehlbildungen, kavernöse Angiome oder kavernöse Hämangiome) sind Gefässfehlbildungen im Gehirn. Sie bestehen aus abnorm erweiterten, dünnwandigen Kapillarräumen, die oft trauben- oder maulbeerartig zusammenliegen.
Im Gegensatz zu arteriovenösen Fehlbildungen ist der Blutfluss in Kavernomen langsam, weshalb sie in der konventionellen Angiographie in der Regel nicht sichtbar sind. Ihre Grösse kann von wenigen Millimetern bis zu mehreren Zentimetern variieren.
Die Wände dieser Gefässe sind dünn und empfindlich. Dadurch können im Laufe der Zeit kleine Mengen Blut in das umliegende Hirngewebe austreten. Dieses Blut und seine Abbauprodukte können das Gehirngewebe reizen und Symptome wie epileptische Anfälle oder Kopfschmerzen auslösen.
Viele Kavernome verursachen jedoch keine Beschwerden und werden zufällig bei einer Magnetresonanztomografie-Untersuchung entdeckt.
Wesentliche Merkmale
- Nicht sichtbar in Gefässuntersuchungen wie der Katheterangiographie (sogenannt «angiographisch okkult»)
- 70–80 % der Kavernome befinden sich in den Grosshirnhemisphären
- 15–20 % befinden sich im Hirnstamm
- Etwa 5 % befinden sich im Rückenmark
- Rund 40 % verursachen keine Beschwerden und werden zufällig entdeckt
Wie häufig sind Kavernome?
Kavernome gehören zu den häufigsten vaskulären Fehlbildungen des Gehirns.
- Die Prävalenz liegt bei etwa 0,16 % basierend auf zufälligen MRI-Befunden und bei bis zu 0,5 % in Autopsiestudien, entsprechend etwa 1 von 200 bis 1 von 600 Menschen.
- Die Erkennungsrate beträgt etwa 0,56 pro 100.000 Einwohner pro Jahr und nimmt durch die zunehmende Nutzung der Magnetresonanztomografie (MRT bzw. MRI von engl. magnetic resonance imaging) wahrscheinlich zu.
- Kavernome werden daher heute häufiger zufällig entdeckt als früher. Die meisten dieser Zufallsbefunde verursachen nie Symptome.
Welche Symptome kann ein Kavernom verursachen?
Ungefähr 20–40 % der Kavernome sind Zufallsbefunde im Rahmen einer Magnetresonanztomografie (MRT bzw. MRI von engl. Magnetic Resonance Imaging). Diese Kavernome haben keine Beschwerden verursacht und sind darum nicht aufgefallen.
Das häufigste Symptom eines Kavernoms ist die Epilepsie. Weitere Symptome können sehr unterschiedlich sein und hängen in der Regel von der Lokalisation und Grösse der kavernösen Gefässmissbildung ab.
Häufig treten kleinere Einblutungen oder Thrombosen innerhalb des Kavernoms auf. Deshalb können zusätzliche Beschwerden wie Lähmungserscheinungen, Gefühlsstörungen, Sprach- oder Sehstörungen, Schwindel oder Kopfschmerzen auftreten.
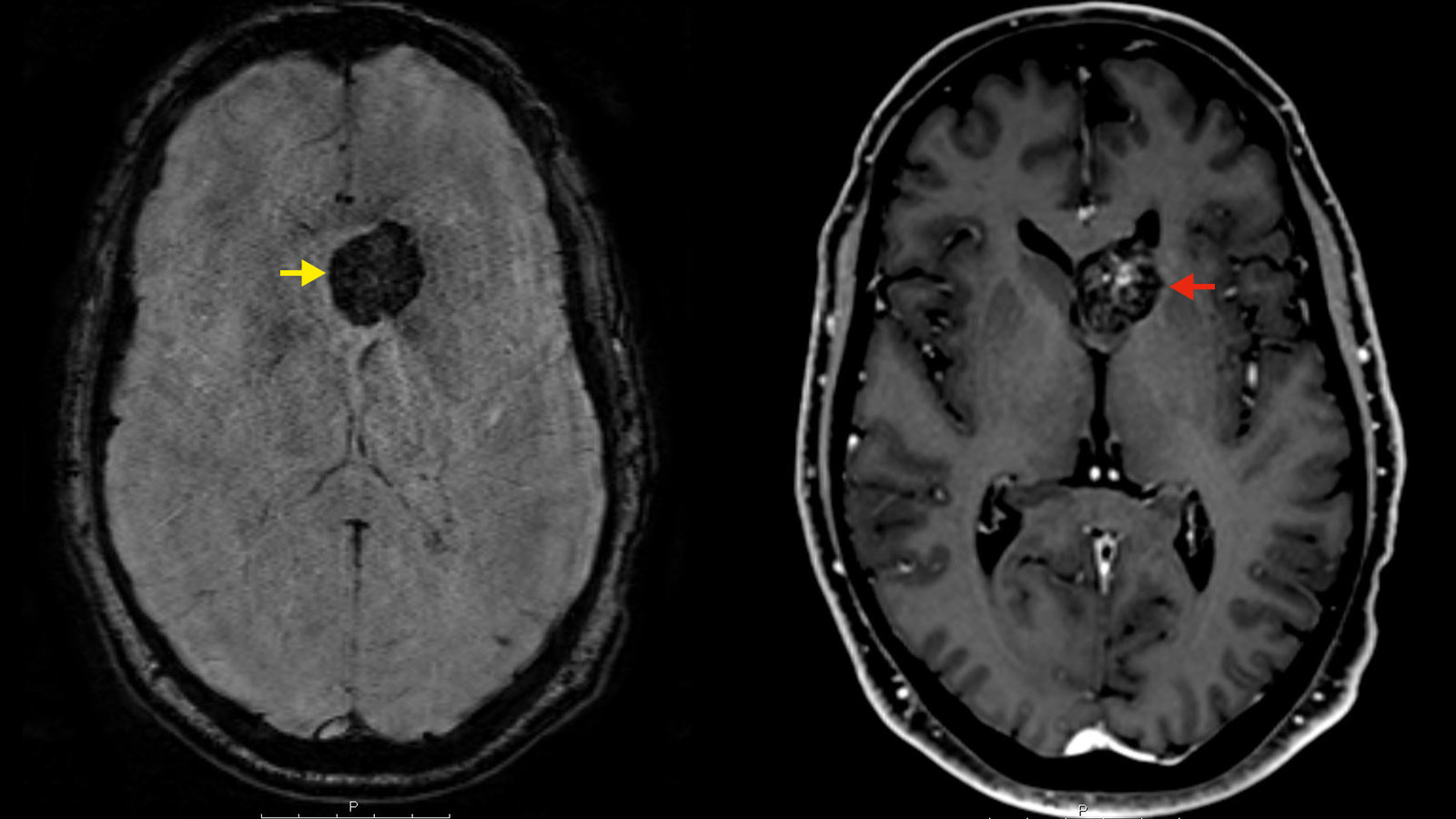
Wie wird ein Kavernom diagnostiziert?
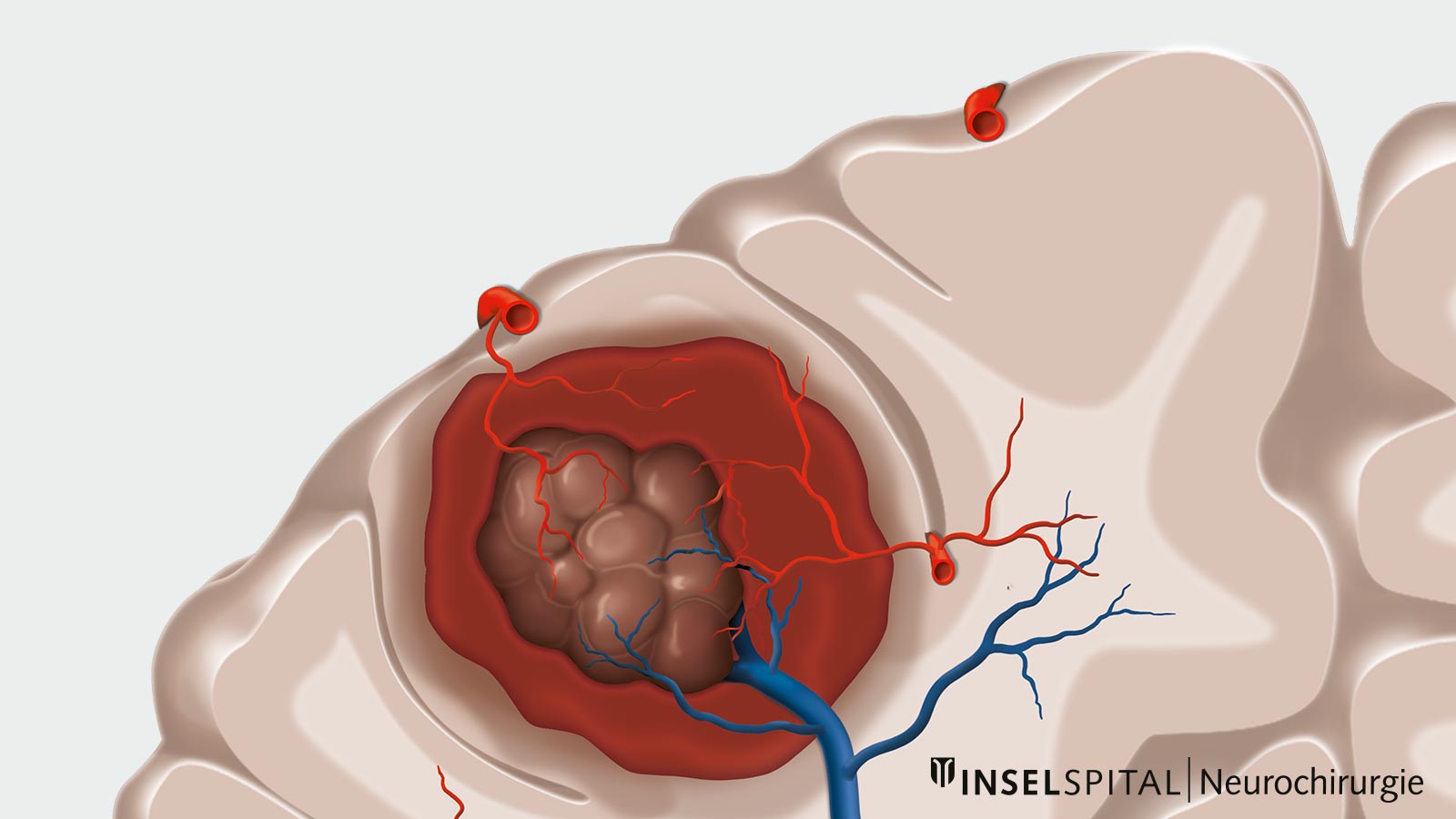
Typisch für Kavernome ist ihr dynamisches Verhalten. Obwohl Kavernome keine grossen Arterien oder Venen im Inneren aufweisen und der Blutfluss langsam und gering ist, können sie doch Blutungen auslösen. In der Regel verursachen Kavernome keine grossen und dramatischen Blutungen, doch es kommt häufig zu kleineren Einblutungen in die nahe Umgebung, wenn eine Kaverne sich entleert oder reisst. Daher sind Kavernome fast immer von narbigen Veränderungen, der sogenannten Gliosezone, und Blutabbauprodukten umgeben, die radiologisch dargestellt werden können. *, *
Die Diagnose eines Kavernoms wird im Rahmen einer MRI-Untersuchung mit Gabe von Kontrastmittel gestellt. Mit Hilfe spezieller Sequenzen (SWI-Sequenzen) können Blutabbauprodukte bildlich dargestellt und eine Aussage darüber getroffen werden, ob ein Kavernom bereits einmal geblutet hat oder nicht.
Muss ein Kavernom operiert werden?
Ob Kavernome operativ entfernt werden sollen oder nicht, hängt von zahlreichen Faktoren ab und muss für jeden Patienten im Einzelfall entschieden werden. Wichtige Faktoren hierbei sind Symptomatik und Lokalisation. * Kavernome im Grosshirn sind im Vergleich zu Kavernomen im Hirnstamm deutlich harmloser im Verlauf. *, * Kavernome sind ausserdem relativ häufig (in ca. 60 % der Fälle) mit venösen Anomalien verbunden, die auch das operative Vorgehen beeinflussen können.
Eine Operation wird meist nur bei Beschwerden empfohlen. Je näher ein Kavernom an funktionell wichtigen Arealen liegt, umso früher wird es auch symptomatisch. Kavernome stellen eine Besonderheit in der operativen Neurochirurgie dar, denn es muss oft in unmittelbarer Nähe von wichtigen funktionellen Arealen operiert werden. Darum braucht es eine sehr sorgfältige Indikationsstellung für eine Operation.
Warum Sie sich am Inselspital behandeln lassen sollten
Am Inselspital Bern haben wir eines der grössten Kavernom-Programme der Schweiz aufgebaut. Seit der Einrichtung unserer spezialisierten Kavernom-Datenbank haben wir über 400 Patientinnen und Patienten systematisch erfasst und begleitet. Diese Erfahrung macht unser Zentrum zu einer wichtigen Referenzadresse für die Behandlung von Kavernomen.
Klinische Versorgung
- Wir bieten das gesamte Spektrum der Behandlung an – von der Beobachtung bis zur mikrochirurgischen Resektion mit modernster intraoperativer Überwachung.
- Unser chirurgischer Ansatz kombiniert Neuronavigation, intraoperative neurophysiologische Überwachung, mikrochirurgische Techniken und – wenn sinnvoll – Wachchirurgie.
- Wir verfügen über besondere Expertise in der Chirurgie von Hirnstamm-Kavernomen, unterstützt durch spezialisierte Überwachungsprotokolle.
Forschung und internationale Zusammenarbeit
- Unsere Kavernom-Datenbank ermöglicht es uns, den natürlichen Verlauf und Risikofaktoren dieser Erkrankung systematisch zu untersuchen.
- In einer Studie aus unserem Zentrum wurde ein durchschnittliches jährliches Blutungsrisiko von etwa 2,3 % beschrieben. *
- Unsere Forschung zeigte zudem keinen signifikanten Zusammenhang zwischen dem Blutungsrisiko und der Einnahme von Thrombozytenaggregationshemmern, ein wichtiger Beitrag zur internationalen Diskussion über die Sicherheit antithrombotischer Therapien.
- Unsere Daten flossen auch in eine internationale Zusammenarbeit ein, die in The Lancet Neurology veröffentlicht wurde und darauf hinweist, dass eine antithrombotische Therapie das Risiko einer Kavernomblutung möglicherweise senken kann. *
- Wir verfolgen aktiv die Entwicklung neuer medikamentöser und interventioneller Therapieansätze.
Referenzen
-
Clatterbuck RE, Eberhart CG, Crain BJ, Rigamonti D. Ultrastructural and immunocytochemical evidence that an incompetent blood-brain barrier is related to the pathophysiology of cavernous malformations. J Neurol Neurosurg Psychiatry. 2001;71:188-192.
-
Horne MA, Flemming KD, Su IC et al. Clinical course of untreated cerebral cavernous malformations: a meta-analysis of individual patient data. Lancet Neurol. 2016;15:166-173.
-
Vernooij MW, Ikram MA, Tanghe HL et al. Incidental findings on brain MRI in the general population. N Engl J Med. 2007;357:1821-1828.
-
Bervini D, Jaeggi C, Mordasini P, Schucht P, Raabe A. Antithrombotic medication and bleeding risk in patients with cerebral cavernous malformations: a cohort study. J Neurosurg. 2018 Jun 8;130(6):1922-1930.
-
Zuurbier SM, Hickman CR, Tolias CS et al. Long-term antithrombotic therapy and risk of intracranial haemorrhage from cerebral cavernous malformations: a population-based cohort study, systematic review, and meta-analysis. Lancet Neurol. 2019;18:935-941.
-
Al-Shahi Salman R, Berg MJ, Morrison L, Awad IA, Angioma ASAB. Hemorrhage from cavernous malformations of the brain: definition and reporting standards. Angioma Alliance Scientific Advisory Board. Stroke. 2008;39:3222-3230.
-
Zimmerman RS, Spetzler RF, Lee KS, Zabramski JM, Hargraves RW. Cavernous malformations of the brain stem. J Neurosurg. 1991;75:32-39.
-
Bozinov O, Hatano T, Sarnthein J, Burkhardt JK, Bertalanffy H. Current clinical management of brainstem cavernomas. Swiss Med Wkly. 2010;140:w13120.