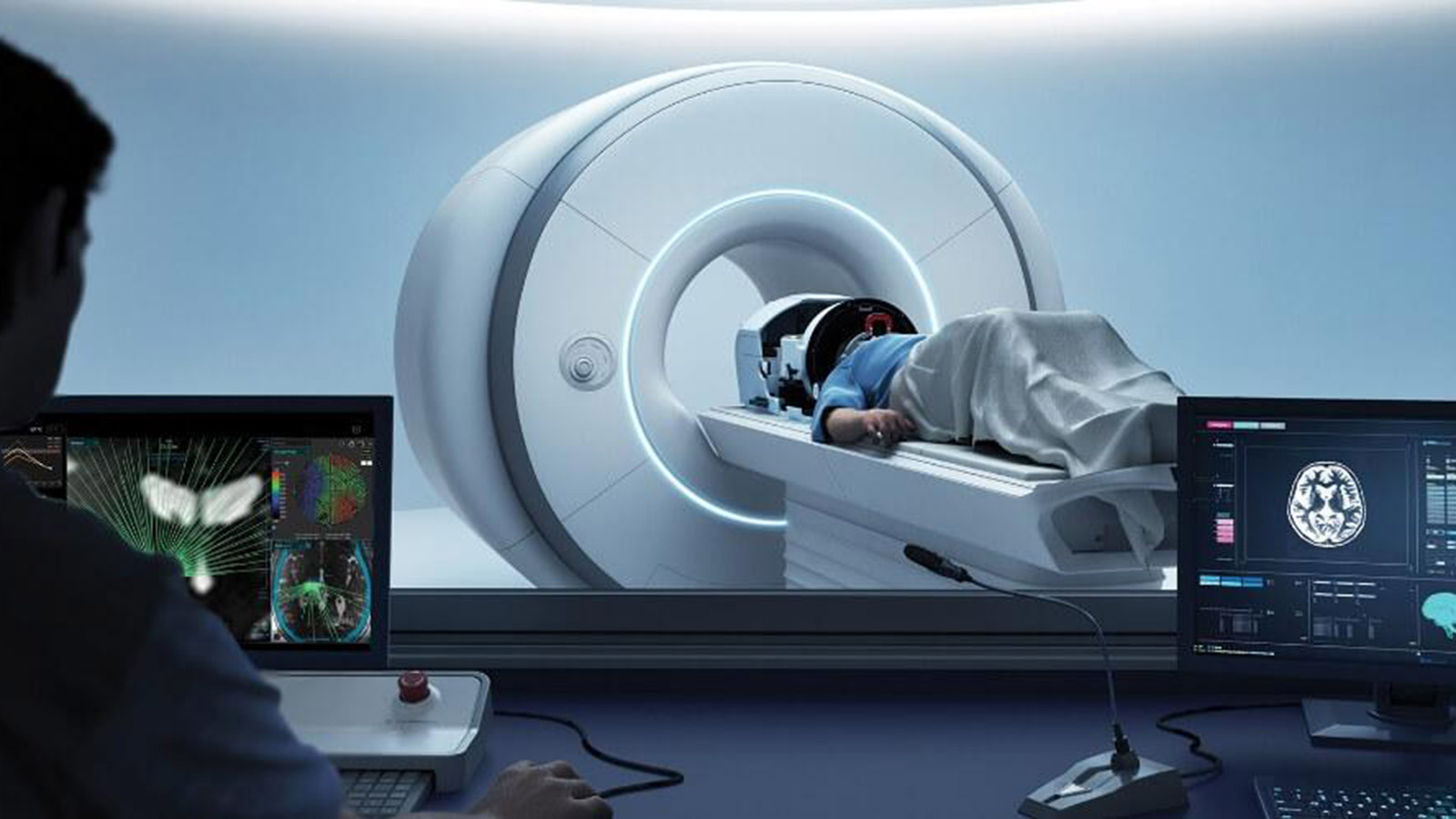
Der magnetresonanz-gesteuerte fokussierte Ultraschall (MRgFUS oder HIFU von high-intensity focused ultrasound) ist ein modernes Verfahren der funktionellen Neurochirurgie zur Behandlung von Tremor, Parkinson und neuropathischen Schmerzen, das ganz ohne operative Einschnitte auskommt. Dabei werden Ultraschallwellen auf einen nur wenige Millimeter grossen Hirnbereich fokussiert, punktgenau gebündelt und in Wärme umgewandelt, um gezielt Nervenzellen zu veröden. Die Magnetresonanztomografie ermöglicht eine präzise Steuerung und Echtzeit-Überwachung. Patientinnen und Patienten profitieren von einer schnellen Erholung.
Wie funktioniert der MR-gesteuerte fokussierte Ultraschall?
Der MR-gesteuerte fokussierte Ultraschall (MRgFUS) ermöglicht eine gezielte Veränderung von Gewebe tief im Gehirn – ganz ohne Einschnitte am Schädel. Dabei werden gebündelte Ultraschallwellen durch den Schädel hindurch auf einen winzigen Punkt im Gehirn gerichtet, der die Krankheitssymptome verursacht. Die Ultraschallwellen sind für das umliegende Gewebe ungefährlich, da sie erst in einem exakt definierten Zielpunkt im Gehirn aufeinandertreffen und das Gewebe dort erwärmen. Das Verfahren ist höchst präzise und in der Lage, das kleine Zielgebiet millimetergenau auf etwa 55–60 °C zu erwärmen. Bei dieser Temperatur wird das Gewebe gezielt zerstört. Diesen Prozess nennt man Thermokoagulation oder auch Verödung.
Die Magnetresonanztomografie (MRT bzw. MRI) ermöglicht während des gesamten Eingriffs die präzise Steuerung: Sie zeigt in Echtzeit die exakte Position der Ultraschallwellen und misst gleichzeitig die Temperatur im Zielgewebe. So wird sichergestellt, dass nur das gewünschte Areal behandelt wird, während umliegendes gesundes Hirngewebe nicht beeinträchtigt wird.
Welche neurologischen Erkrankungen können behandelt werden?
Der MR-gesteuerte fokussierte Ultraschall wird vor allem bei Bewegungsstörungen (essentieller Tremor, tremordominanter Parkinson) oder chronischen Schmerzerkrankungen eingesetzt.
Zu den häufigsten Indikationen gehören:
- Essentieller Tremor: Eine häufige neurologische Erkrankung, bei der unkontrollierbares Zittern der Hände oder anderer Körperteile auftritt.
Tremor
- Tremordominante Parkinson-Krankheit: Wenn die Beschwerden der Erkrankung mit Medikamenten nicht zufriedenstellend kontrolliert werden können und zu einer Einschränkung der Lebensqualität führen.
Parkinson-Krankheit
- Neuropathische Schmerzen: Ursache sind Schädigungen von Nerven oder Verletzungen des Rückenmarks bzw. des Gehirns, die zu anhaltenden, brennenden oder stechenden Schmerzen führen, oft ohne äussere Verletzung. Zu den neuropathischen Schmerzen zählen
- Phantomschmerzen nach einer Amputation
- Polyneuropathie (z. B. im Rahmen einer Diabeteserkrankung)
- Plexusabriss
- Schmerzen bei Para- oder Tetraplegie
- Schmerzen nach einem Schlaganfall
- neuropathische Trigeminusneuralgie
- Schmerzen nach Herpesinfektion (z. B. Gürtelrose)
- anhaltende Schmerzen nach einem operierten Bandscheibenvorfall
Wer kommt für eine MRgFUS-Behandlung in Frage?
Eine sorgfältige Auswahl geeigneter Personen ist entscheidend für Sicherheit und Behandlungserfolg. Bei Bewegungsstörungen erfolgt die Indikationsstellung im interdisziplinären Zentrum für Parkinson und Bewegungsstörungen (ZfPB). Bei neuropathischen Schmerzen wird die Indikation nach einer prächirurgischen Abklärung ebenfalls interdisziplinär gestellt.
Wichtige Ausschlusskriterien sind:
- intrakranielle Gefässmissbildungen
- Blutverdünnung, die aus internistischer Sicht nicht für 2–3 Tage pausiert werden darf
- Metallimplantate im Kopfbereich
- eine zu geringe Knochendichte des Schädelknochens oder eine zu dicke Schädelkalotte (oberer Teil des Schädels), da beides die Ultraschallwellen abschwächen kann
Wie ist der genaue Ablauf des Eingriffs?
MRgFUS-Therapie: Kooperation zwischen Inselspital und Swiss Medical Network
Die MRgFUS-Therapie im Kanton Bern ist ein Exklusivangebot des Swiss Medical Networks und des Inselspitals.
Die eigentliche Behandlung mit MR-gesteuertem fokussierten Ultraschall (MRgFUS) erfolgt am Medizinischen Zentrum Ostermundigen unter der Leitung von PD Dr. med. Marc Gallay, einem international anerkannten Experten auf diesem Gebiet. Der stationäre Aufenthalt und die medizinische Nachbetreuung finden auf der neurochirurgischen/neurologischen Bettenstation im Anna-Seiler-Haus des Inselspitals Bern statt. Auch hier werden unsere Patientinnen und Patienten interdisziplinär vom Ärzte- und Pflegeteam der Neurochirurgie/Neurologie des Inselspitals sowie von PD Dr. med. Gallay betreut.
Diese Kooperation ist eine wichtige Erweiterung des Behandlungsspektrums neurologischer Bewegungsstörungen oder Schmerzerkrankungen und garantiert unseren Patientinnen und Patienten eine optimale Therapie und Versorgung auf höchstem klinischem und wissenschaftlichen Niveau.
Vorbereitungs- und Abklärungsphase
Die Vorbereitungs- und Abklärungsphase vor dem Eingriff entspricht in etwa jener vor einer tiefen Hirnstimulation. Es erfolgt eine vollständige prächirurgische Abklärung.
Als einzige zusätzliche Untersuchung ist eine Computertomografie (CT) des Schädels nötig. Diese wird gebraucht, um die Dicke des Schädelknochens zu beurteilen. In seltenen Fällen ist der Schädel so strukturiert, dass eine Behandlung mit fokussiertem Ultraschall nicht möglich ist.
Ausserdem muss vor der Behandlung eine komplette Rasur des Kopfes erfolgen.
Während der Behandlung
Die eigentliche Behandlung dauert ungefähr zwei bis vier Stunden.
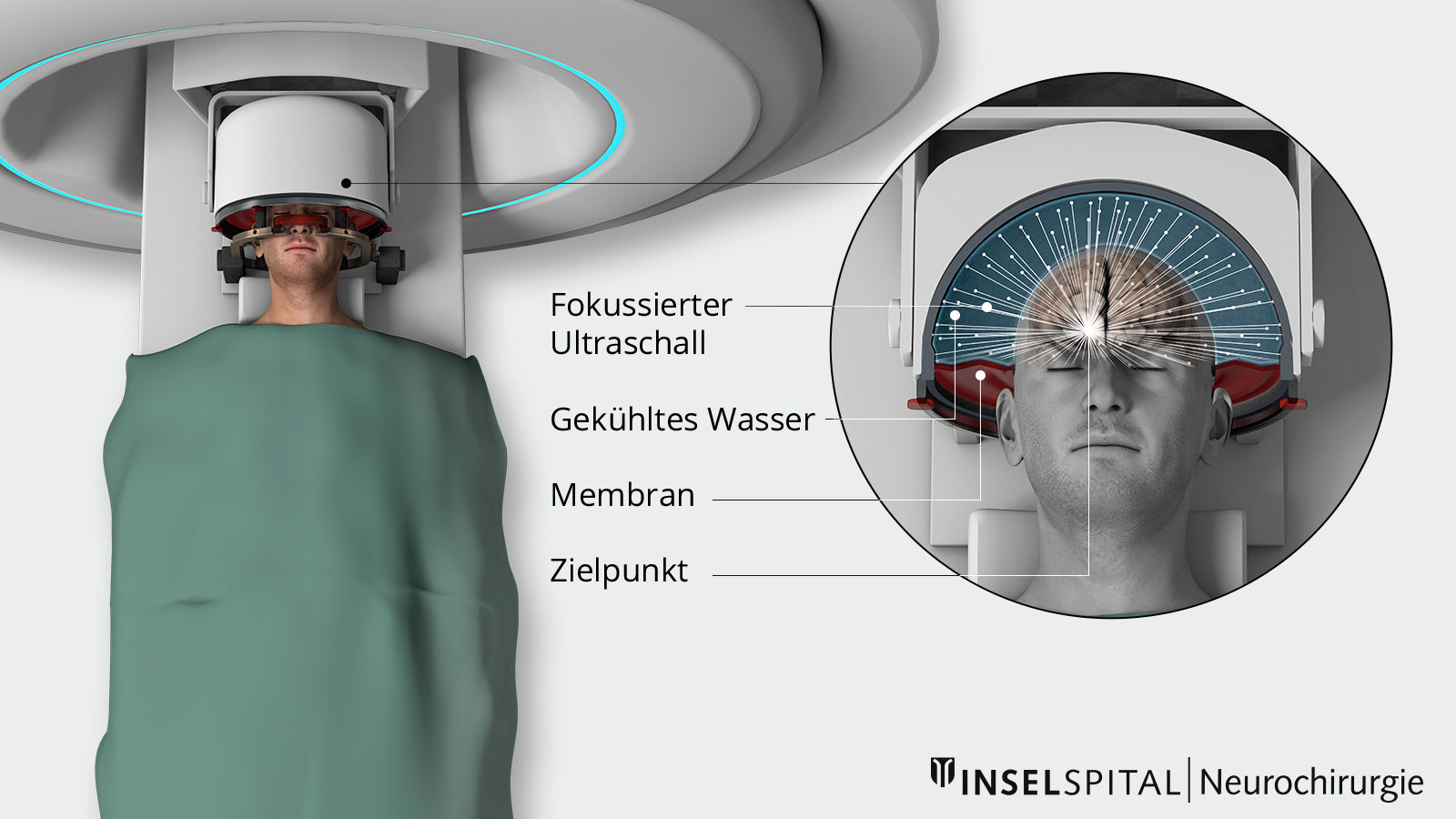
Zu Beginn wird der Kopf in einem speziellen stereotaktischen Rahmen fixiert, um die Ultraschallwellen präzise ausrichten zu können. Dies erfolgt mit einer lokalen Betäubung.
Im Anschluss wird ein MRI durchgeführt, um den genauen Zielbereich im Inneren des Gehirns zu bestimmen.
Während der eigentlichen Behandlung bleibt die Patientin bzw. der Patient wach und kann mit den Ärztinnen und Ärzten sprechen. Die Vitalzeichen (Herzfrequenz, Blutdruck und Sauerstoffgehalt im Blut) werden während der Behandlung durchgehend überwacht.
Zunächst wird eine Testerwärmung durchgeführt, bei der die Temperatur im Gewebe nur leicht auf ca. 41–43 °C erhöht wird. Fällt das Ergebnis zufriedenstellend aus, wird das Zielgebiet weiter auf 56–58 °C erwärmt, wodurch ein kleines Areal von etwa 2 mm Durchmesser endgültig ausgeschaltet wird.
Die Wirkung tritt bei essentiellem Tremor sofort ein, während sich die Symptomlinderung bei neuropathischen Schmerzen und Parkinson über Wochen bis Monate schrittweise (progredient) entwickelt.
Nachbehandlung
Nach dem Eingriff bleiben unsere Patientinnen und Patienten ein bis zwei Nächte zur Beobachtung im Inselspital.
Nach dem Austritt finden üblicherweise nach 1 Monat, nach 3 Monaten, nach 1 Jahr und nach 3 Jahren Verlaufskontrollen statt.
Wie sind die Risiken?
Mögliche Nebenwirkungen einer MRgFUS-Behandlung sind in der Regel mild und oft vorübergehend. Sie variieren ausserdem je nach gewähltem Zielpunkt. Dazu gehören:
Allgemeine Risiken
- leichte Kopfschmerzen oder Müdigkeit nach der Behandlung
- Schwellungsgefühl oder Spannungsgefühl am Kopf durch die Fixierung (klingt innerhalb weniger Stunden nach Entfernung des Rahmens ab)
- Übelkeit oder Schwindel während oder kurz nach der Behandlung
- Nachblutung (sehr selten)
Spezifische Risiken bei Bewegungsstörungen
- Gefühlsstörungen (z. B. Taubheitsgefühle oder Kribbeln in Händen oder Gesicht) abhängig vom Zielpunkt
- leichte Gangunsicherheit oder Gleichgewichtsprobleme, die meist innerhalb weniger Tage bis Wochen abklingen
- vorübergehende Sprachprobleme (sehr selten)
In sehr seltenen Fällen kann es zu dauerhaften Nebenwirkungen kommen, wenn umliegendes Gewebe beeinträchtigt wird.
Wie sind die Therapieresultate?
MRgFUS bei essentiellem Tremor
Die durchschnittliche Tremorreduktion liegt bei über 85 % auf der operierten Seite. *
Es kann zu einer vorübergehenden leichten Hemmung oder Verzögerung der Motorik auf der operierten Seite kommen. Dies zeigt sich zum Beispiel beim Gehen, Drehen und manchmal auch beim Sprechen.
Spezifische Risiken bei Bewegungsstörungen
Es besteht die Möglichkeit, beide Seiten zu behandeln, wenn dies nach einer Wartezeit von mindestens einem Jahr erforderlich ist.
MRgFUS bei der Parkinson-Krankheit
Erfahrungen zeigen bis 3 Monate nach dem Eingriff eine Tremorreduktion von über 80 % *, *, *.
Rigor und Bradykinesie, zwei Hauptsymptome der Parkinson-Krankheit, zeigten in Studien mit einem einzigen Zentrum eine Reduktion von 67 % bzw. 54 % auf der operierten Seite bei einseitigen Behandlungen *, *, *. Daten für eine beidseitige Behandlung sind auch sehr vielversprechend, jedoch benötigt es hier noch weitere Studien, um das Risiko-Nutzen-Verhältnis besser aufzuzeigen.
Zudem kam es zu signifikanten Verbesserungen der Schlafqualität und der Dyskinesien (unwillkürliche, überschiessende Bewegungen) auf der behandelten Körperseite.
MRgFUS bei neuropathischen Schmerzen
Studien zur Anwendung von MRgFUS bei neuropathischen (neurogenen) Schmerzen haben eine signifikante Schmerzreduktion gezeigt, mit einer durchschnittlichen Linderung der Beschwerden von etwa 42 % bei Nachuntersuchungen (teilweise bis zu 55 Monate). Über 50 % der Betroffenen berichten bei der letzten Nachuntersuchung von einer anhaltenden Schmerzlinderung von 50–100 %. *
Zusätzlich zeigen Studien eine reduzierte Schmerzintensität und geringere Häufigkeit der Schmerzepisoden. Ein Jahr nach der Behandlung mit fokussiertem Ultraschall war die Anzahl der Schmerzattacken im Durchschnitt um 92 % reduziert. *
Welche Therapie ist für wen geeignet?
Sowohl der MR-gesteuerte fokussierte Ultraschall als auch die Tiefe Hirnstimulation (DBS von engl. deep brain stimulation) sind etablierte Verfahren zur Behandlung von essentiellem Tremor, Parkinson-Tremor und neuropathischen Schmerzen.
Bei neuropathischen Schmerzen stehen darüber hinaus auch die Rückenmarkstimulation und die Spinalganglienstimulation als Therapieoptionen zur Verfügung.
Welches Verfahren angewendet wird, hängt in erster Linie von medizinischen Faktoren und den individuellen Bedürfnissen der Patientinnen und Patienten ab und wird immer im Detail interdisziplinär mit unseren Spezialistinnen und Spezialisten besprochen.
Referenzen
-
Martínez-Fernández R, Natera-Villalba E, Rodríguez-Rojas R, Del Álamo M, Pineda-Pardo JA, Obeso I, Guida P, Jiménez-Castellanos T, Pérez-Bueno D, Duque A, Mañez-Miró JU, Gasca-Salas C, Matarazzo M, Alonso-Frech F, Obeso JA. Staged Bilateral MRI-Guided Focused Ultrasound Subthalamotomy for Parkinson Disease. JAMA Neurol. 2024 Jun 1;81(6):638-644. doi: 10.1001/jamaneurol.2024.1220.
-
Ahmed AK, Zhuo J, Gullapalli RP, Jiang L, Keaser ML, Greenspan JD, Chen C, Miller TR, Melhem ER, Sansur CA, Eisenberg HM, Gandhi D. Focused Ultrasound Central Lateral Thalamotomy for the Treatment of Refractory Neuropathic Pain: Phase I Trial. Neurosurgery. 2024 Apr 1;94(4):690-699. doi: 10.1227/neu.0000000000002752.
-
Martínez-Fernández R, Natera-Villalba E, Máñez Miró JU, Rodriguez-Rojas R, Marta Del Álamo M, Pineda-Pardo JÁ, Ammann C, Obeso I, Mata-Marín D, Hernández-Fernández F, Gasca-Salas C, Matarazzo M, Alonso-Frech F, Obeso JA. Prospective Long-term Follow-up of Focused Ultrasound Unilateral Subthalamotomy for Parkinson Disease. Neurology. 2023 Mar 28;100(13):e1395-e1405. doi: 10.1212/WNL.0000000000206771.
-
Krishna V, Fishman PS, Eisenberg HM, Kaplitt M, Baltuch G, Chang JW, Chang WC, Martinez Fernandez R, Del Alamo M, Halpern CH, Ghanouni P, Eleopra R, Cosgrove R, Guridi J, Gwinn R, Khemani P, Lozano AM, McDannold N, Fasano A, Constantinescu M, Schlesinger I, Dalvi A, Elias WJ. Trial of Globus Pallidus Focused Ultrasound Ablation in Parkinson's Disease. N Engl J Med. 2023 Feb 23;388(8):683-693. doi: 10.1056/NEJMoa2202721.
-
Gallay MN, Magara AE, Moser D, Kowalski M, Kaeser M, Jeanmonod D. Magnetic resonance-guided focused ultrasound central lateral thalamotomy against chronic and therapy-resistant neuropathic pain: retrospective long-term follow-up analysis of 63 interventions. J Neurosurg. 2023 Feb 24;139(3):615-624. doi: 10.3171/2023.1.JNS222879.
-
Cosgrove GR, Lipsman N, Lozano AM, Chang JW, Halpern C, Ghanouni P, Eisenberg H, Fishman P, Taira T, Schwartz ML, McDannold N, Hayes M, Ro S, Shah B, Gwinn R, Santini VE, Hynynen K, Elias WJ. Magnetic resonance imaging-guided focused ultrasound thalamotomy for essential tremor: 5-year follow-up results. J Neurosurg. 2022 Aug 5;138(4):1028-1033. doi: 10.3171/2022.6.JNS212483.
-
Stieglitz LH, Oertel MF, Accolla EA, Bally J, Bauer R, Baumann CR, Benninger D, Bohlhalter S, Büchele F, Hägele-Link S, Kägi G, Krack P, Krüger MT, Mahendran S, Möller JC, Mylius V, Piroth T, Werner B, Kaelin-Lang A. Consensus Statement on High-Intensity Focused Ultrasound for Functional Neurosurgery in Switzerland. Front Neurol. 2021 Sep 22;12:722762. doi: 10.3389/fneur.2021.722762.
-
Gallay MN, Moser D, Magara AE, Haufler F, Jeanmonod D. Bilateral MR-Guided Focused Ultrasound Pallidothalamic Tractotomy for Parkinson's Disease With 1-Year Follow-Up. Front Neurol. 2021 Feb 9;12:601153. doi: 10.3389/fneur.2021.601153.
-
Martínez-Fernández R, Máñez-Miró JU, Rodríguez-Rojas R, Del Álamo M, Shah BB, Hernández-Fernández F, Pineda-Pardo JA, Monje MHG, Fernández-Rodríguez B, Sperling SA, Mata-Marín D, Guida P, Alonso-Frech F, Obeso I, Gasca-Salas C, Vela-Desojo L, Elias WJ, Obeso JA. Randomized Trial of Focused Ultrasound Subthalamotomy for Parkinson's Disease. N Engl J Med. 2020 Dec 24;383(26):2501-2513. doi: 10.1056/NEJMoa2016311.
-
Eisenberg HM, Krishna V, Elias WJ, Cosgrove GR, Gandhi D, Aldrich CE, Fishman PS. MR-guided focused ultrasound pallidotomy for Parkinson's disease: safety and feasibility. J Neurosurg. 2020 Nov 27;135(3):792-798. doi: 10.3171/2020.6.JNS192773.
-
Gallay MN, Moser D, Jeanmonod D. MR-Guided Focused Ultrasound Central Lateral Thalamotomy for Trigeminal Neuralgia. Single Center Experience. Front Neurol. 2020 Apr 17;11:271. doi: 10.3389/fneur.2020.00271.
-
Gallay MN, Moser D, Jeanmonod D. MR-guided focused ultrasound cerebellothalamic tractotomy for chronic therapy-resistant essential tremor: anatomical target reappraisal and clinical results. J Neurosurg. 2020 Feb 7;134(2):376-385. doi: 10.3171/2019.12.JNS192219.
-
Gallay MN, Moser D, Rossi F, Magara AE, Strasser M, Bühler R, Kowalski M, Pourtehrani P, Dragalina C, Federau C, Jeanmonod D. MRgFUS Pallidothalamic Tractotomy for Chronic Therapy-Resistant Parkinson's Disease in 51 Consecutive Patients: Single Center Experience. Front Surg. 2020 Jan 14;6:76. doi: 10.3389/fsurg.2019.00076.
-
Schreglmann SR, Krauss JK, Chang JW, Bhatia KP, Kägi G. Functional lesional neurosurgery for tremor: a systematic review and meta-analysis. J Neurol Neurosurg Psychiatry. 2018 Jul;89(7):717-726. doi: 10.1136/jnnp-2017-316302.
-
Schreglmann SR, Krauss JK, Chang JW, Martin E, Werner B, Bauer R, Hägele-Link S, Bhatia KP, Kägi G. Functional lesional neurosurgery for tremor: back to the future? J Neurol Neurosurg Psychiatry. 2018 Jul;89(7):727-735. doi: 10.1136/jnnp-2017-316301.
-
Gallay MN, Moser D, Jeanmonod D. Safety and accuracy of incisionless transcranial MR-guided focused ultrasound functional neurosurgery: single-center experience with 253 targets in 180 treatments. J Neurosurg. 2018 May 25;130(4):1234-1243. doi: 10.3171/2017.12.JNS172054.
-
Schreglmann SR, Bauer R, Hägele-Link S, Bhatia KP, Natchev P, Wegener N, Lebeda A, Werner B, Martin E, Kägi G. Unilateral cerebellothalamic tract ablation in essential tremor by MRI-guided focused ultrasound. Neurology. 2017 Apr 4;88(14):1329-1333. doi: 10.1212/WNL.0000000000003795.
-
Elias WJ, Lipsman N, Ondo WG, Ghanouni P, Kim YG, Lee W, Schwartz M, Hynynen K, Lozano AM, Shah BB, Huss D, Dallapiazza RF, Gwinn R, Witt J, Ro S, Eisenberg HM, Fishman PS, Gandhi D, Halpern CH, Chuang R, Butts Pauly K, Tierney TS, Hayes MT, Cosgrove GR, Yamaguchi T, Abe K, Taira T, Chang JW. A Randomized Trial of Focused Ultrasound Thalamotomy for Essential Tremor. N Engl J Med. 2016 Aug 25;375(8):730-9. doi: 10.1056/NEJMoa1600159.
-
Jeanmonod D. The Central Lateral Thalamotomy for Neuropathic Pain. In: Lozano, A.M., Gildenberg, P.L., Tasker, R.R. (Eds) Textbook of Stereotactic and Functional Neurosurgery. Springer, Berlin, Heidelberg.; 2009:2081-2096. doi:10.1007/978-3-540-69960-6_123