Eine spinale Stenose der Lendenwirbelsäule ist eine häufige Ursache für Gehbeschwerden bei älteren Menschen und wird oft übersehen. Durch die Verengung des Wirbelkanals kommt es zu einer Einengung der Nerven. Dadurch können Schmerzen, Schwäche oder Gefühlsstörungen in einem oder beiden Beinen auftreten, meist nach wenigen Minuten Gehen. Studien zeigen, dass die mikrochirurgische Entfernung des einengenden Gewebes die Nerven entlasten kann, sofortige Wirkung zeigt, nur mit wenigen Komplikationen verbunden ist und bei acht von zehn Patientinnen und Patienten zu einer deutlichen, anhaltenden Verbesserung führt.
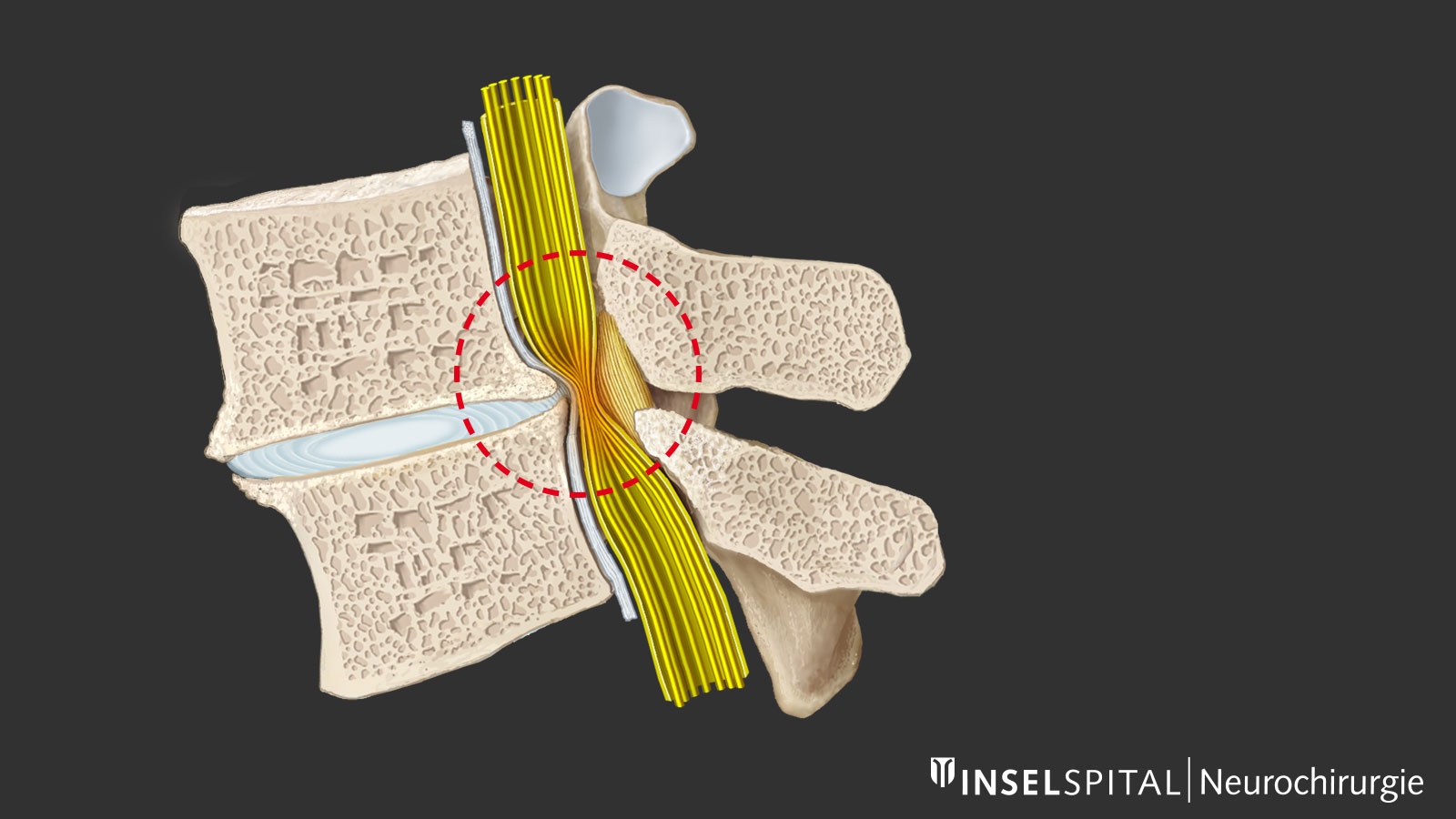
Wie entsteht eine Verengung des Spinalkanals?
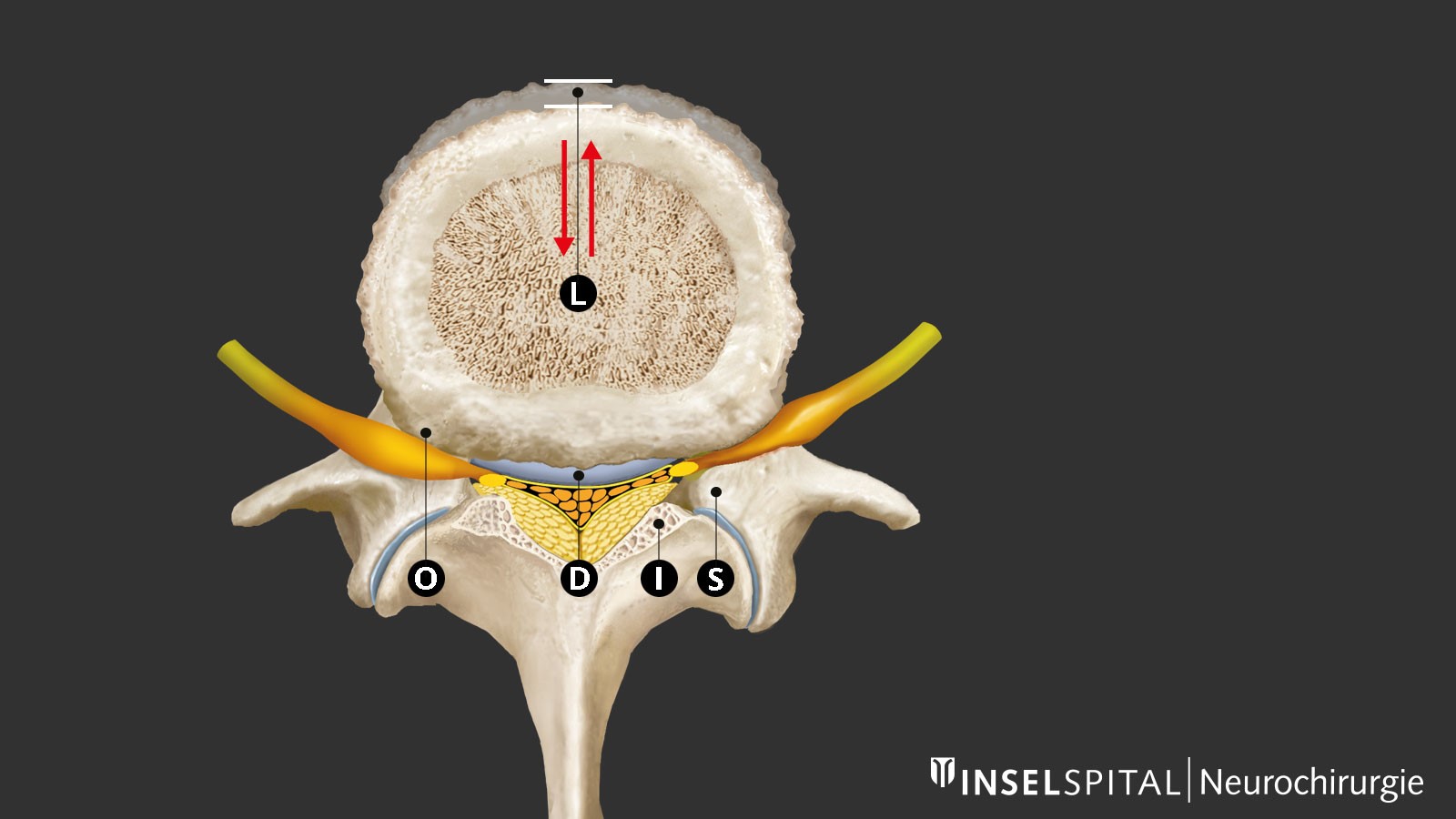
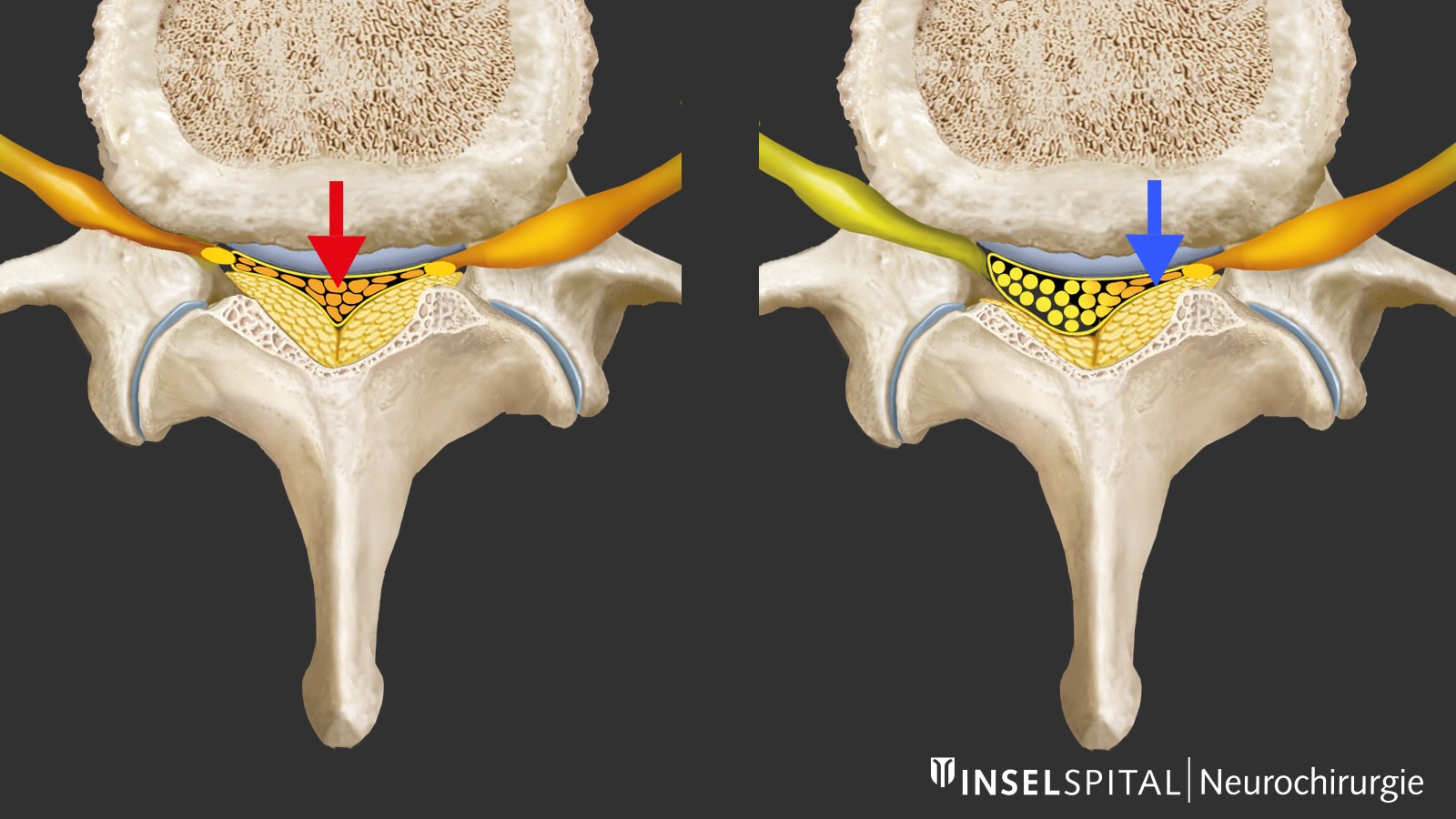
Mit der Abnutzung und dem Altern der Wirbelsäule treten degenerative Veränderungen auf, am stärksten ausgeprägt im Bereich der unteren Lendenwirbelsäule. Eine Schlüsselrolle spielt die Dehydratation der Bandscheibe mit Höhenverlust und Lockerung im Bewegungssegment. Der Körper reagiert mit Restabilisierungsversuchen durch Verdickung des Ligamentum flavum (gelbes Band) und durch Knochenaufbau oder Hypertrophie, vor allem am Facettengelenk. Als Folge kommt es zu einer zentralen und lateralen Verengung des Wirbelkanals und der Foramina intervertebralia mit Kompression der Nerven zentral, rezessal (Rezessusstenose) und seltener auch foraminal bei Austritt aus dem Foramen. Diese Stenose des Spinalkanals kann durch die Vorwölbung der Bandscheibe oder in seltenen Fällen durch ein Wirbelgleiten noch verstärkt werden.
Wie häufig ist eine Spinalkanalstenose?
Zur Häufigkeit von Spinalkanalstenosen gibt es keine verlässlichen Zahlen. Abgesehen von angeborenen Formen tritt die Erkrankung typischerweise im höheren Lebensalter auf. Frauen sind dabei häufiger betroffen als Männer (etwa im Verhältnis 3:1).
Ein in der Bildgebung sichtbarer enger Spinalkanal findet sich bei etwa 20–40 % älterer Menschen. Allerdings haben nur etwa 1–5 % der älteren Patientinnen und Patienten mit Rückenschmerzen tatsächlich eine behandlungsbedürftige Spinalkanalstenose.
Stenosen können auch innerhalb relativ kurzer Zeit entstehen. Es kann also ratsam sein, eine Magnetresonanztomografie (MRT oder MRI) nach 2–3 Jahren zu wiederholen.
Nach dem Bandscheibenvorfall ist die mikrochirurgische Behandlung der spinalen Stenose die zweithäufigste Wirbelsäulenoperation (etwa 13 Operationen pro 100 000 Einwohner und Jahr) und die häufigste Operation bei Patientinnen und Patienten über 50 Jahre.
Faktoren wie eine steigende Lebenserwartung, der höhere Anteil älterer Menschen an der Gesamtbevölkerung oder der Wunsch nach einem aktiven Lebensstil bis ins hohe Alter sind der Grund, warum die Spinalkanalstenose in Zukunft weiter an Bedeutung gewinnt.
Welche Beschwerden verursacht eine Spinalkanalstenose?
Typische Beschwerden und Leitsymptome sind:
- Gehstörungen mit Schwäche oder Schmerzen im Gesäss und/oder Bein, einseitig oder beidseitig
- Rückenschmerzen (Lumbago) unterschiedlicher Intensität
- Besserung der Beschwerden bei gebeugter Körperhaltung und Hinsetzen
Claudicatio spinalis
Die klassische lumbale Spinalkanalstenose äussert sich durch Schmerzen in einem oder beiden Beinen, die nach einer bestimmten Gehstrecke oder nach längerem Stehen auftreten. Medizinerinnen und Mediziner sprechen dabei von einer neurogenen Claudicatio oder Claudicatio spinalis. Die Beinschmerzen können von Rückenschmerzen begleitet sein.
Charakteristisch ist, dass sich die Schmerzen beim Sitzen, Liegen oder Radfahren bessern, jedoch nicht allein durch Stehenbleiben. Darin unterscheidet sich die Claudicatio spinalis von der Claudicatio intermittens. Auch das Vornüberbeugen, zum Beispiel beim Abstützen auf einen Einkaufswagen, führt oft zu einer deutlichen Entlastung.
Es gibt Patientinnen und Patienten, die in jeder Körperlage bei gestrecktem Rücken Schmerzen im Bein verspüren, da eine Streckung der Wirbelsäule den Innendurchmesser des Wirbelkanals verkleinert, während eine Beugung ihn vergrössert. Daher ist Radfahren in der Regel gut möglich.
Die typische Claudicatio spinalis tritt allerdings bei 30 % der Patientinnen und Patienten nicht auf. Stattdessen können ischiasähnliche Schmerzen, Gefühlsstörungen wie Kribbeln, Wadenkrämpfe, Schwäche in den Beinen oder Schmerzen in Ruhe im Vordergrund stehen.
Rückenschmerzen
Rückenschmerzen sind Teil des Beschwerdebilds, treten jedoch in unterschiedlicher Stärke auf und sind häufig belastungsabhängig. Bei einem seltenen begleitenden Wirbelgleiten können die Schmerzen aufgrund der Instabilität der Wirbelsäule im Vordergrund stehen. Oft entstehen die Rückenschmerzen auch sekundär durch die dauernde Schonhaltung mit Vornüberbeugen.
Neurologische Defizite
Störungen der Sensibilität, der Motorik und der Reflexe sind – wenn sie überhaupt auftreten – eher leichtgradig ausgeprägt. Betroffen sind häufig die Versorgungsgebiete der Nervenwurzel L5 (z. B. Fussheberschwäche oder vermindertes Gefühl am Grosszehenbereich) oder L4 (z. B. Schwäche des Oberschenkelstreckers/Quadrizeps oder vermindertes Gefühl an der Innenseite des Unterschenkels). Seltener sind andere Nervenwurzeln betroffen.
In vielen Fällen ist die neurologische Untersuchung unauffällig. Akute Lähmungen können vorkommen, sind jedoch selten.
Eine sogenannte Kaudasymptomatik mit Störungen der Blasen- oder Mastdarmfunktion durch eine Kompression des Duralsacks ist sehr selten.
Wie wird eine spinale Stenose diagnostiziert?
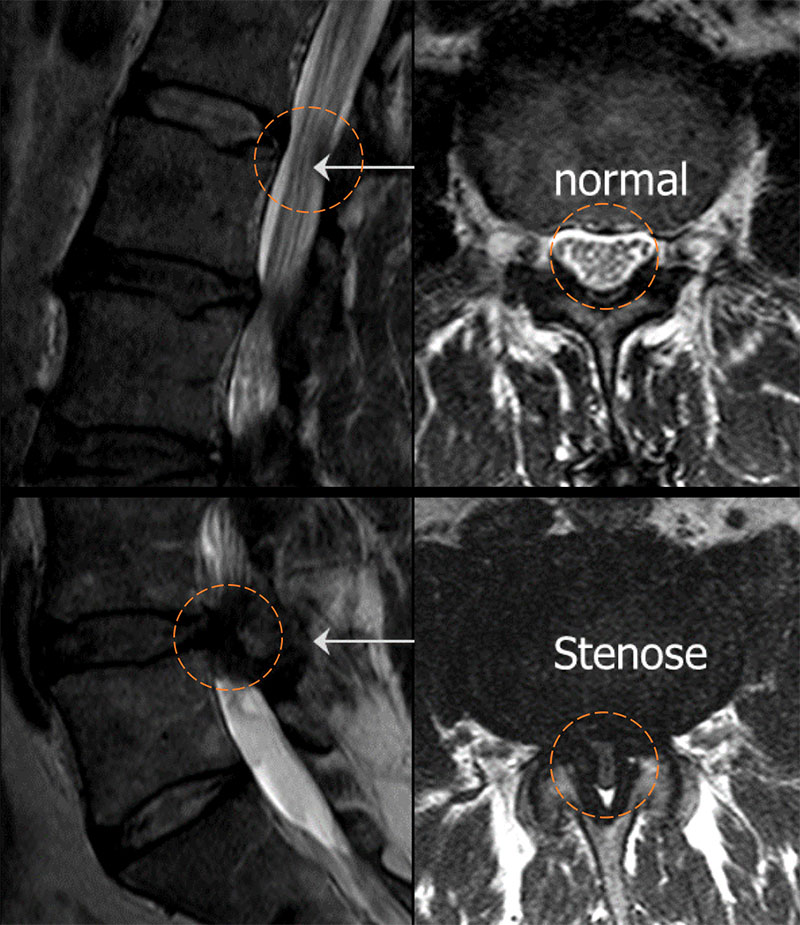
Eine Magnetresonanztomografie (MRT bzw. MRI von engl. Magnetic Resonance Imaging) der Lendenwirbelsäule ist die Untersuchung der ersten Wahl. Im MRI zeigen sich oft Verdickungen der Wirbelsäulenbänder (Ligamenta flava) sowie vergrösserte Zwischenwirbelgelenke, die zu einer deutlichen Einengung des Spinalkanals führen. Häufig ist zudem eine leicht bis mässig ausgeprägte Vorwölbung der Bandscheibe sichtbar. Meist sind die Segmente L4/L5 oder L3/L4 betroffen.
Bei einem angeborenen engen Spinalkanal finden sich mehrere Verengungen bereits im mittleren Lebensalter.
Wenn Rückenschmerzen im Vordergrund stehen, kann eine Funktionsaufnahme der Lendenwirbelsäule in Beugung (Flexion) und Streckung (Extension) sinnvoll sein, um ein Wirbelgleiten (Spondylolisthesis) nachzuweisen oder auszuschliessen.
Eine vaskuläre Claudicatio intermittens sollte anhand der typischen klinischen Zeichen oder mittels Doppler-Untersuchung ausgeschlossen werden. Typische Hinweise sind fehlende Fusspulse, trophische Hautveränderungen, kalte Haut, Beschwerden auch in gebeugter Haltung (zum Beispiel beim Radfahren) sowie eher muskuläre als nervenbedingte Schmerzen.
Vereinbarung einer Zweitmeinung

Die Entscheidung über eine Operation an der Wirbelsäule fällt nicht immer leicht. Oft stehen verschiedene Operationsmethoden zur Auswahl mit unterschiedlichen Vorteilen und Risiken, die es abzuwägen gilt. Eine Zweitmeinung hilft Ihnen, die richtige Entscheidung zu treffen und stellt sicher, dass Ihr Behandlungskonzept dem neuesten Stand der Medizin entspricht. Vereinbaren Sie einen Termin mit uns in der Neurochirurgischen Poliklinik oder der Chefarztsprechstunde.
Wie wird eine Stenose des Spinalkanals behandelt?
Bei etwa 20–40 % der Personen über 60 Jahre finden sich im Röntgen- oder MRI-Bild Anzeichen Zeichen einer Spinalkanalstenose, ohne dass Beschwerden bestehen. In diesen Fällen ist keine Behandlung notwendig.
Wenn jedoch deutliche Symptome auftreten, kann eine Operation in Betracht gezogen werden. Besonders bei älteren Patientinnen und Patienten mit klaren Beschwerden sollte der Eingriff nicht unnötig hinausgezögert werden, da sonst durch eingeschränkte Mobilität ein Verlust an Kondition und allgemeiner Schwäche entstehen kann.
Die Operation ist ein etablierter Routineeingriff mit niedriger Komplikationsrate – auch bei 70- bis 90-jährigen Patientinnen und Patienten. Daher ist die Operation auch im hohen Alter die Therapie der Wahl.
Minimalinvasive Operation der spinalen Stenose
Bei der Operation einer Spinalkanalstenose wird die Einengung unter dem Operationsmikroskop entfernt, die komprimierten Nerven befreit und der Innendurchmesser des Spinalkanals wieder vergrössert.
Die verwendete Operationstechnik hat sich im Laufe der Zeit zunehmend in Richtung minimalinvasiver Verfahren entwickelt. Am Inselspital wird heute eine Kombination aus kleinem Zugangsweg («Schlüssellochtechnik»), muskelschonender und gelenkschonender Technik sowie Erhalt der Beweglichkeit angewendet. Eine Versteifung der Wirbelsäule ist dabei in der Regel nicht notwendig.
Die Dornenfortsätze und die hinteren Bandstrukturen der Wirbelsäule werden möglichst erhalten. Dadurch entsteht nur eine kleine Wunde, und die Stabilität der Wirbelsäule bleibt weitgehend bewahrt.
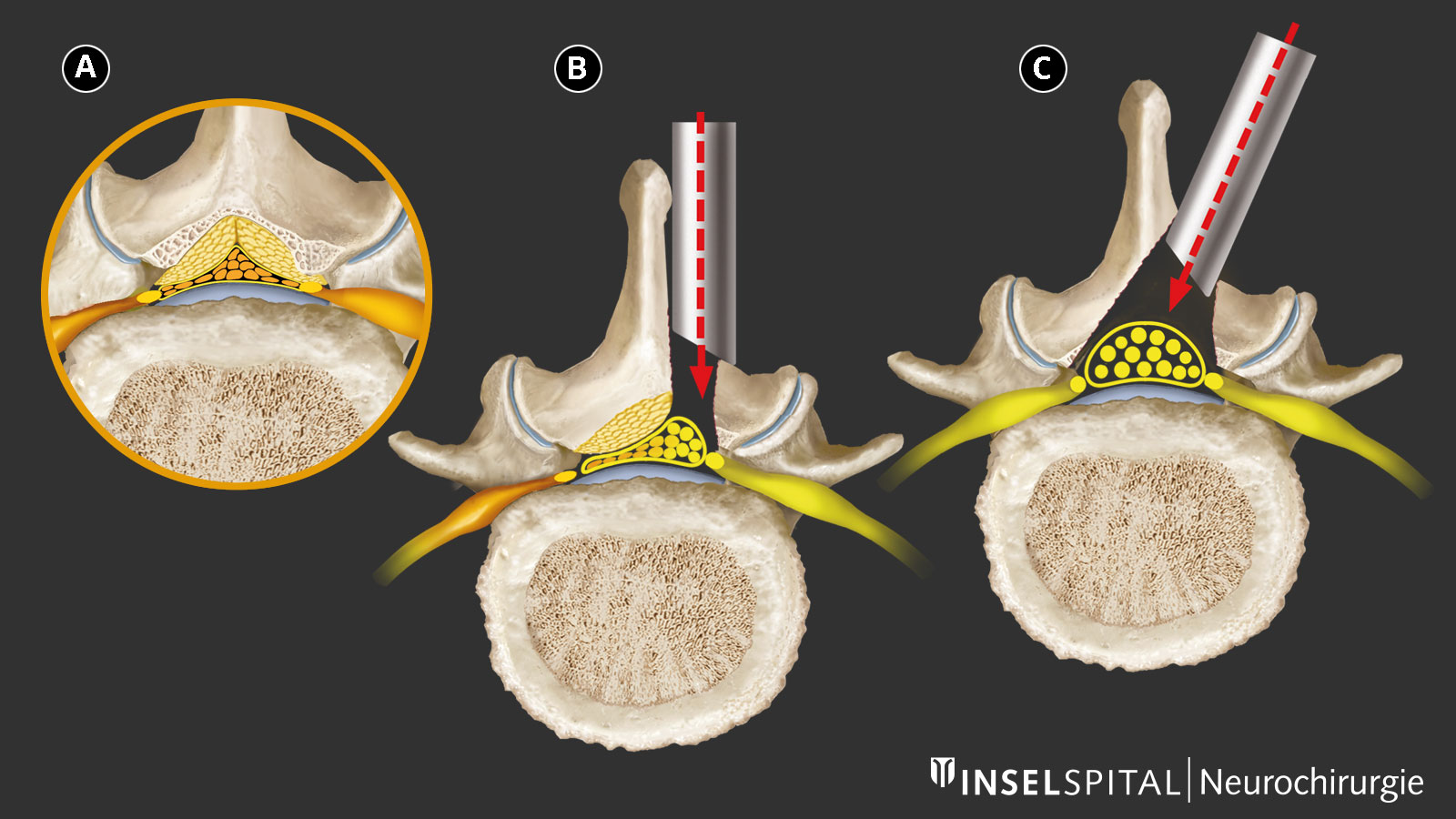
Moderne minimalinvasive mikrochirurgische Operationstechniken
Die klassische Laminektomie, bei der im betroffenen Segment die gesamte hintere Begrenzung des Wirbelkanals (Dornenfortsatz und Wirbelbogen) entfernt wird, gilt heute als veraltet. Dieser Eingriff kann die Stabilität der Wirbelsäule beeinträchtigen und ist nicht minimalinvasiv.
Heutige Verfahren zielen darauf ab, gezielt nur das einengende Knochen- und Bandgewebe zu entfernen, das auf die Nerven drückt. Dies erfolgt entweder über einen Zugang durch den Dornfortsatz oder über einen einseitigen bzw. beidseitigen Zugang. Dabei werden Dornenfortsatz, stabilisierende Bänder und Wirbelbögen möglichst geschont.
Welche Zugangstechnik gewählt wird, hängt von der MRI-Bildgebung sowie vom Allgemeinzustand der Patientin oder des Patienten ab.
Ein zusätzlicher Zugang über ein Röhrensystem (tubuläre Technik) ermöglicht eine weitere Schonung der Muskulatur und macht den Eingriff noch weniger invasiv.
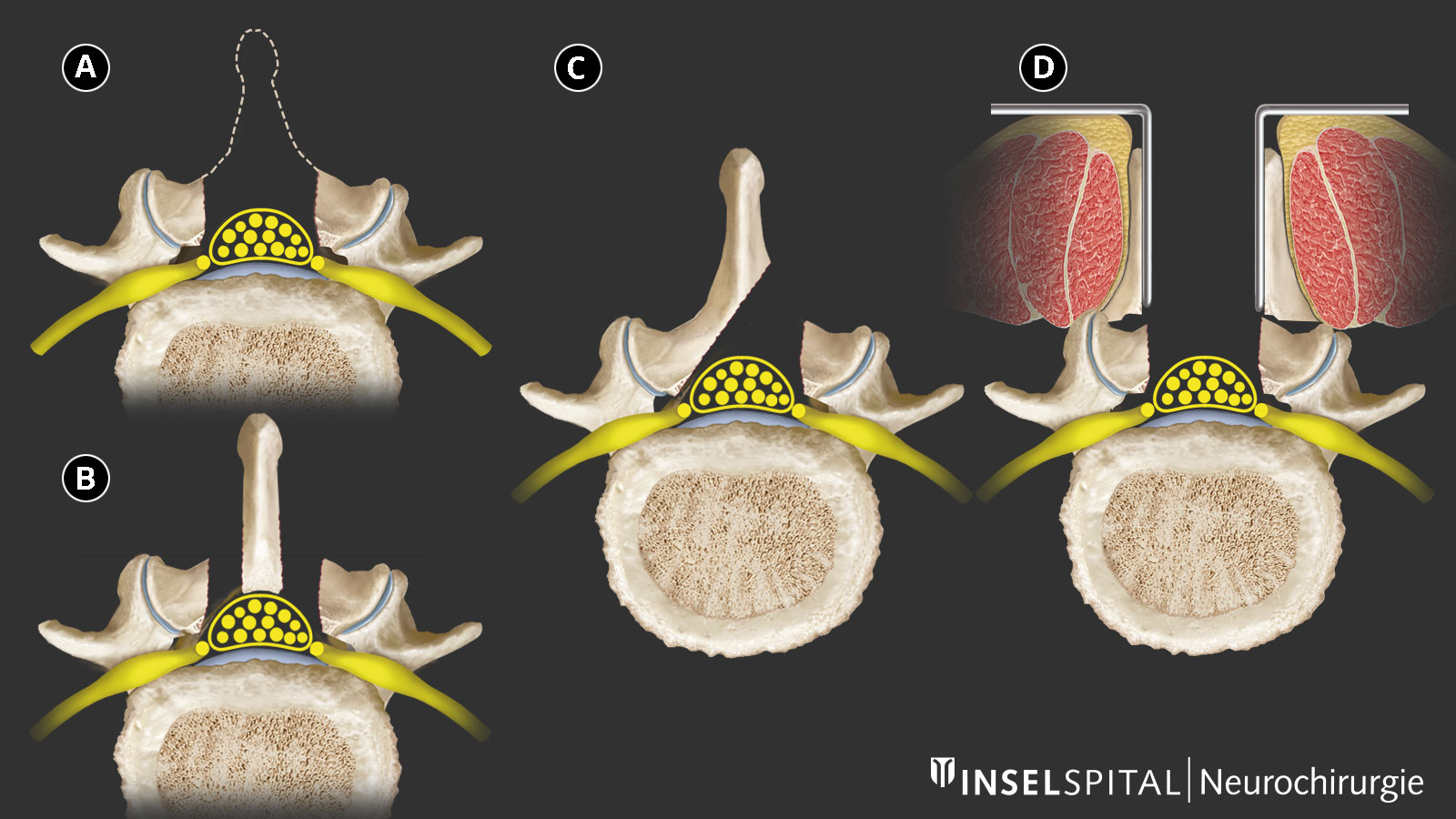
Müssen Wirbel verschraubt und versteift werden?
Eine Verschraubung und Versteifung der Wirbel ist bei einer Spinalkanalstenose in der Regel nicht notwendig. Meist handelt es sich um eine reine Einengung ohne relevante Instabilität der Wirbelsäule.
In manchen Fällen wird dennoch eine Versteifung diskutiert, aus Sorge, dass durch die Operation eine Instabilität entstehen könnte. Dies trifft jedoch nur auf eine kleine Minderheit der Patientinnen und Patienten zu. In Studien zeigte sich, dass nach einer minimalinvasiven Dekompression nur etwa 3 % der Patientinnen und Patienten später aufgrund einer Instabilität zusätzlich operativ versteift werden mussten *.
Selbst bei einer leichten Wirbelverschiebung (bis etwa 3 mm in Funktionsaufnahmen) kann in vielen Fällen auf eine primäre Versteifung verzichtet werden *.
Gegen eine Versteifung spricht zudem, dass die angrenzenden Wirbelsegmente stärker belastet werden und sich im Verlauf schneller abnutzen können (bei etwa 3–4 % der Patientinnen und Patienten mit Versteifungsoperation). Dadurch kann es im Verlauf zu weiteren Beschwerden und erneuten Operationen kommen. Diese Rate ist höher als die Häufigkeit einer Instabilität nach einer vorangegangenen minimalinvasiven Dekompressionsoperation.
Wie sind die Erfolgsaussichten der Operation?
Die Mehrheit der Patientinnen und Patienten, etwa 7–8 von 10 (70–80 %), spürt den Effekt der Operation sofort. Die Schmerzen sind deutlich reduziert, die Gehstrecke normalisiert sich bzw. verlängert sich deutlich. In der Regel hält dieser Effekt über Jahre an. Besonders gut sprechen die Beinschmerzen auf die Operation an, Rückenschmerzen bessern sich häufig ebenfalls.
Wichtig ist, dass die Wirbelsäule selbst unverändert bleibt und daher gewisse Restbeschwerden möglich sind. Ausserdem können mit der Zeit neue degenerative Veränderungen entstehen. Etwa 10 % der Patientinnen und Patienten müssen innerhalb von rund 5 Jahren erneut operiert werden, meist aufgrund weiterer Abnutzungserscheinungen am benachbarten oder operierten Segment *.
Bei etwa 2 von 10 Patientinnen und Patienten bestehen weiterhin relevante Restbeschwerden oder sie treten erneut auf. Mögliche Ursachen sind nervenbedingte Schmerzen, wirbelsäulenbedingte Restschmerzen oder Narbenbildung.
Was sind die Operationsrisiken?
Die mikrochirurgische Dekompression ist auch bei älteren Patientinnen und Patienten ein sehr sicheres Verfahren. Schwere und bleibende Komplikationen treten nur bei etwa 1 von 100 Patientinnen und Patienten (1 %) auf. Dazu zählen seltene Ereignisse wie Nervenverletzungen, Herzinfarkt, Lungenembolie oder andere schwere Zwischenfälle. Diese äusserst niedrige Komplikationsrate ist in mehreren internationalen Studien beschrieben.
Zu den leichteren, meist vorübergehenden Komplikationen ohne bleibende Folgen gehören:
- Austritt von Hirnwasser aus dem Duralsack bei etwa 1 von 20 Patientinnen und Patienten (5 %). Ursache häufig eine Verwachsung des Duralsacks im Bereich der Stenose. Kleine Lecks werden in der Regel während der Operation direkt verschlossen.
- Nachblutung bei etwa 1 von 50 Patientinnen und (2 %). In einzelnen Fällen ist eine einfache Nachoperation zur Entfernung des Blutergusses notwendig.
- Infektion bei etwa 1 von 50 Patientinnen und Patienten (2 %). Diese wird in der Regel mit Antibiotika und lokaler Wundbehandlung behandelt.
Die Sterblichkeit innerhalb von 90 Tagen nach der Operation – ein Marker für die Schwere des Eingriffs – liegt trotz des höheren Patientenalters von 60–90 Jahren bei nur 2 von 1000 Fällen (0,2 %) *.
Was geschieht nach der Operation und wie lange dauert der Spitalaufenthalt?
Die Operation erfolgt unter Vollnarkose und dauert pro Segment etwa 30 bis 60 Minuten. Anschliessend werden die Patientinnen und Patienten für rund 4 Stunden im Aufwachraum überwacht und danach auf die Station zurückverlegt.
Unter Begleitung einer Pflegefachperson ist ein erstes Aufstehen in der Regel noch am selben Tag möglich. Am Tag nach der Operation erfolgt eine Anleitung durch die Physiotherapie, mit möglichst früher Mobilisation.
Es können noch lokale Wundschmerzen auftreten. Die Beinschmerzen sind jedoch bei etwa 8 von 10 Patientinnen und Patienten direkt nach der Operation deutlich gebessert oder verschwunden, sodass selbstständiges Gehen und Treppensteigen meist rasch wieder möglich ist.
Bei Bedarf werden Schmerzmittel wie Paracetamol, Novalgin oder Ibuprofen eingesetzt.
Der Spitalaufenthalt beträgt in der Regel 2 bis 5 Tage, abhängig von den Beschwerden, der häuslichen Unterstützung und dem individuellen Verlauf. Eine anschliessende stationäre Rehabilitation ist normalerweise nicht erforderlich.

Wie geht es nach der Spitalentlassung weiter?
Wir empfehlen, bereits in den ersten Tagen nach der Operation schrittweise zur normalen Mobilität zurückzukehren. Die Rückkehr zu alltäglichen Aktivitäten und körperlicher Belastung hängt jedoch stark vom Alter, Allgemeinzustand, möglichen Begleiterkrankungen und Restbeschwerden ab.
Auch wenn nach der Entlassung längere Spaziergänge möglich sind, sollten in den ersten 4–8 Wochen stärkere körperliche Belastungen, schweres Heben sowie Bewegungen mit Drehung oder starker Beugung der Wirbelsäule vermieden werden, damit die Wundheilung auch im Inneren gut ablaufen kann.
Leichtes Schwimmen und vorsichtiges Joggen sind in der Regel ab etwa 3 Wochen nach der Operation möglich.
Die Physiotherapeutinnen und Physiotherapeuten informieren bereits während des Spitalaufenthalts über Haltung, Bewegung und Rückenschule und stellen entsprechendes Informationsmaterial zur Verfügung. Eine ambulante Physiotherapie kann im Anschluss sinnvoll sein, ist aber nicht zwingend erforderlich. Eine stationäre Rehabilitation ist nur in Ausnahmefällen notwendig.
Bei Patientinnen und Patienten, die alleine leben und Unterstützung benötigen, organisieren wir bei Bedarf auch eine Haushaltshilfe.
Behandlung ohne Operation
Eine konservative Behandlung ist nur begrenzt wirksam, da die Beschwerden durch eine Kompression der Nervenwurzeln verursacht werden. Massnahmen wie Rückenschule, Physiotherapie, ein angepasstes Aktivitätskonzept sowie Schmerzmittel (z. B. Paracetamol, Antirheumatika, Flupirtin oder Gabapentin) können die Beschwerden vorübergehend lindern.
Auch Infiltrationen an Triggerpunkten oder Facettengelenken mit Lokalanästhetika und Corticosteroiden (z. B. Triamcinolon) können kurzfristig helfen. In vielen Fällen lässt die Wirkung jedoch nach einiger Zeit wieder nach.
In der Regel ist bei anhaltenden und ausgeprägten Beschwerden eine operative Dekompression der eingeengten Nerven notwendig, um eine langfristige Besserung zu erreichen. Dies ist in mehreren Studien wissenschaftlich belegt.
Studie: Gegenüberstellung Operation und konservative Therapie
Eine Operation bei Spinalkanalstenose führt im Vergleich zu einer konservativen Behandlung in der Regel zu besseren Ergebnissen. Dies wurde in der bisher grössten prospektiven, randomisierten und kontrollierten Studie zum Vergleich dieser beiden Therapieformen deutlich gezeigt *. Damit liegt für den Nutzen der operativen Behandlung eine hohe wissenschaftliche Evidenz vor. Die Ergebnisse zeigen zudem, dass der Behandlungserfolg der Operation über mehrere Jahre anhält *.
Gibt es alternative Operationsverfahren?
Interspinöser Spreizer
Ein weiteres minimalinvasives Verfahren ist die Implantation eines interspinösen Spreizers. Dabei wird ein Implantat zwischen zwei Dornenfortsätzen eingesetzt. Dieses soll das betroffene Segment in eine leichte Vorwärtsbeugung (Kyphose) bringen, wodurch sich der Durchmesser des Spinalkanals vergrössern kann. Dieses Verfahren ist jedoch im Langzeitverlauf mit einer höheren Versagensrate verbunden. Es wird daher nur in ausgewählten Ausnahmefällen eingesetzt, insbesondere bei Patientinnen und Patienten mit erhöhtem Operationsrisiko. Zudem kann es mittelfristig zu einer verstärkten Abnutzung der benachbarten Wirbelsäulensegmente kommen.
Instrumentierung und Fusion
Diese Begriffe bezeichnen die Verschraubung und Versteifung eines Abschnitts der Wirbelsäule. Dabei kann der Eingriff von vorne, von der Seite oder am häufigsten von hinten erfolgen. In der Regel werden dabei mindestens vier Schrauben in benachbarte Wirbel eingebracht und mit Metallstäben (meist aus Titan) verbunden. So werden die Wirbel in eine stabile Position gebracht. Für eine dauerhafte Versteifung wird zusätzlich häufig die Bandscheibe entfernt und durch ein Implantat (Spacer) ersetzt. Diese zusätzliche Stabilisierung soll ein Lockern oder Brechen der Schrauben verhindern.
Sogenannte dynamische Stabilisierungssysteme wurden ebenfalls entwickelt, haben sich jedoch in der Praxis nicht durchgesetzt, da sie langfristig ebenfalls versteifen können.
Eine solche Versteifungsoperation ist nur dann notwendig, wenn eine nachgewiesene Instabilität der Wirbelsäule (z. B. ein instabiles Wirbelgleiten) vorliegt und entsprechende Beschwerden bestehen. Dies betrifft nur einen kleinen Anteil der Patientinnen und Patienten (etwa 5 %). Im Zweifelsfall kann eine Zweitmeinung sinnvoll sein.
Referenzen
-
Schär RT, Kiebach S, Raabe A, Ulrich CT. Reoperation Rate After Microsurgical Uni- or Bilateral Laminotomy for Lumbar Spinal Stenosis With and Without Low-grade Spondylolisthesis. SPINE. 2019;44(4):E245-E251.
-
Peul W, Moojen W. Fusion for Lumbar Spinal Stenosis – Safeguard or Superfluous Surgical Implant?. New England Journal of Medicine. 2016;374(15):1478-1479.
-
Weinstein J, Tosteson T, Lurie J, Tosteson A, Blood E, Hanscom B et al. Surgical versus Nonsurgical Therapy for Lumbar Spinal Stenosis. New England Journal of Medicine. 2008;358(8):794-810.
-
Weinstein J, Tosteson T, Lurie J, Tosteson A, Blood E, Herkowitz H et al. Surgical Versus Nonoperative Treatment for Lumbar Spinal Stenosis Four-Year Results of the Spine Patient Outcomes Research Trial. Spine. 2010;35(14):1329-1338.
Weiterführende Literatur
- Raabe A, Beck J, Ulrich C. Nötig oder unnötig? Rückenoperationen im kritischen Blick. Therapeutische Umschau. 2014;71(12):701-705.
- Raabe, A, Ulrich, CT, Schär, RT. Immobil durch spinale Stenose : das neue alte Volksleiden. Revue medicale suisse. 2019;15(636):292–294.
- Schär RT, Pollo C, Ulrich CT, Raabe A. Zervikale und lumbale Radikulopathien. Swiss Medical Forum ‒ Schweizerisches Medizin-Forum. 2019;
