La sténose spinale de la colonne lombaire est une cause fréquente de difficultés à marcher chez les personnes âgées et passe souvent inaperçue. Le rétrécissement du canal rachidien entraîne une compression des nerfs, ce qui provoque des douleurs, une faiblesse ou des troubles sensoriels dans une ou les deux jambes, généralement après quelques minutes de marche. Des études montrent que l'ablation microchirurgicale de l'excès de tissu libère les nerfs, produit un effet immédiat, n'entraîne que peu de complications et conduit à une amélioration significative et durable chez huit patients sur dix.
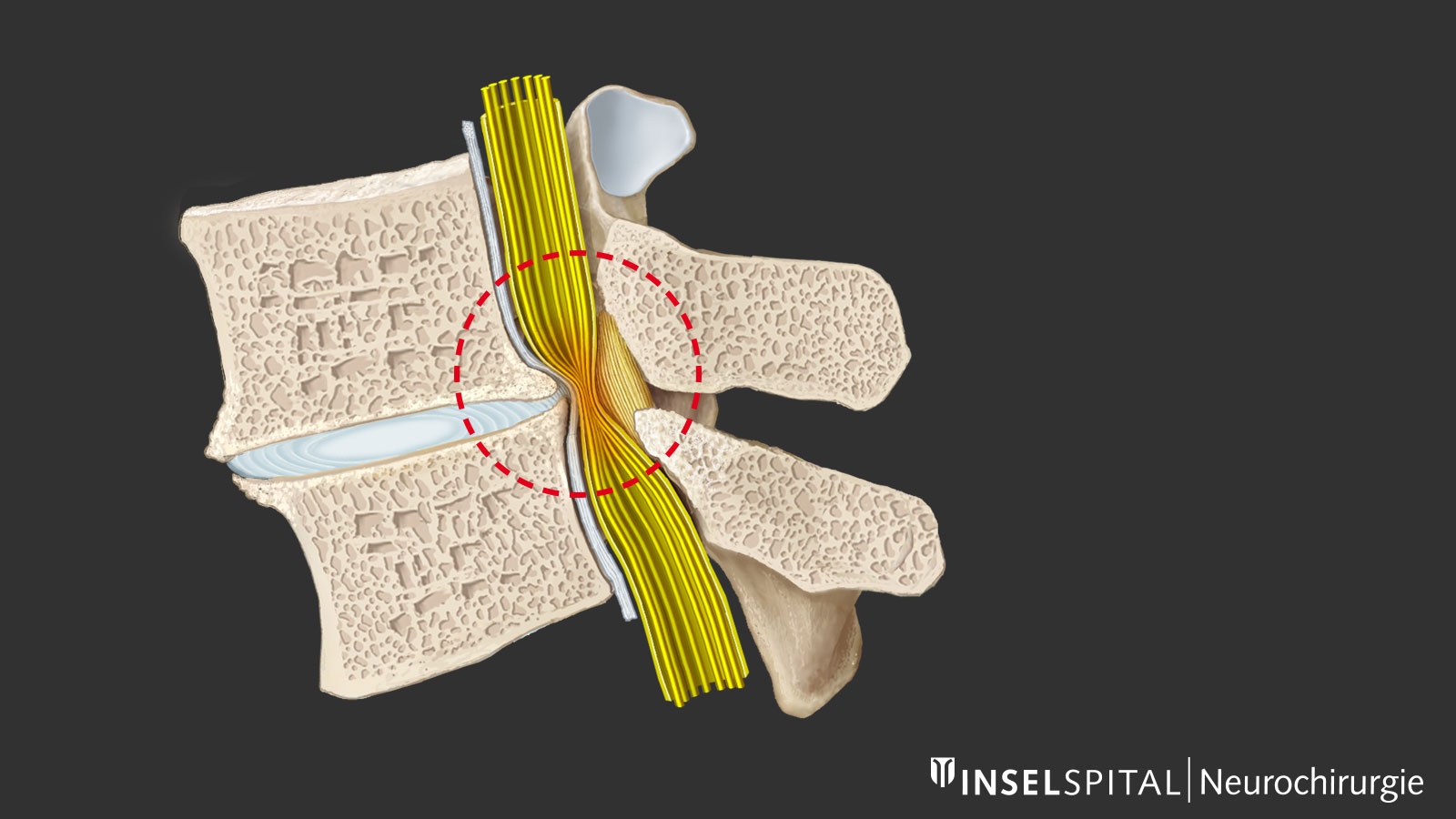
Quelles sont les causes d'un rétrécissement du canal rachidien ?
Au fur et à mesure que la colonne vertébrale s'use et vieillit, des changements dégénératifs s’installent, plus prononcés dans la partie inférieure de la colonne lombaire. La déshydratation du disque intervertébral joue un rôle clé en induisant une perte de hauteur et un relâchement du segment mobile. Le corps réagit en tentant de stabiliser les structures au moyen d’un épaississement du ligament jaune et par un renforcement ou une hypertrophie osseuse, en particulier au niveau des facettes articulaires. Il en résulte un rétrécissement central et latéral du canal rachidien et des foramens intervertébraux avec compression nerveuse centrale, récessale (sténose du récessus) et, plus rarement, foraminale localisée à la sortie du foramen. Cette sténose du canal rachidien peut être aggravée par une protrusion du disque intervertébral ou, dans de rares cas, par un spondylolisthésis.
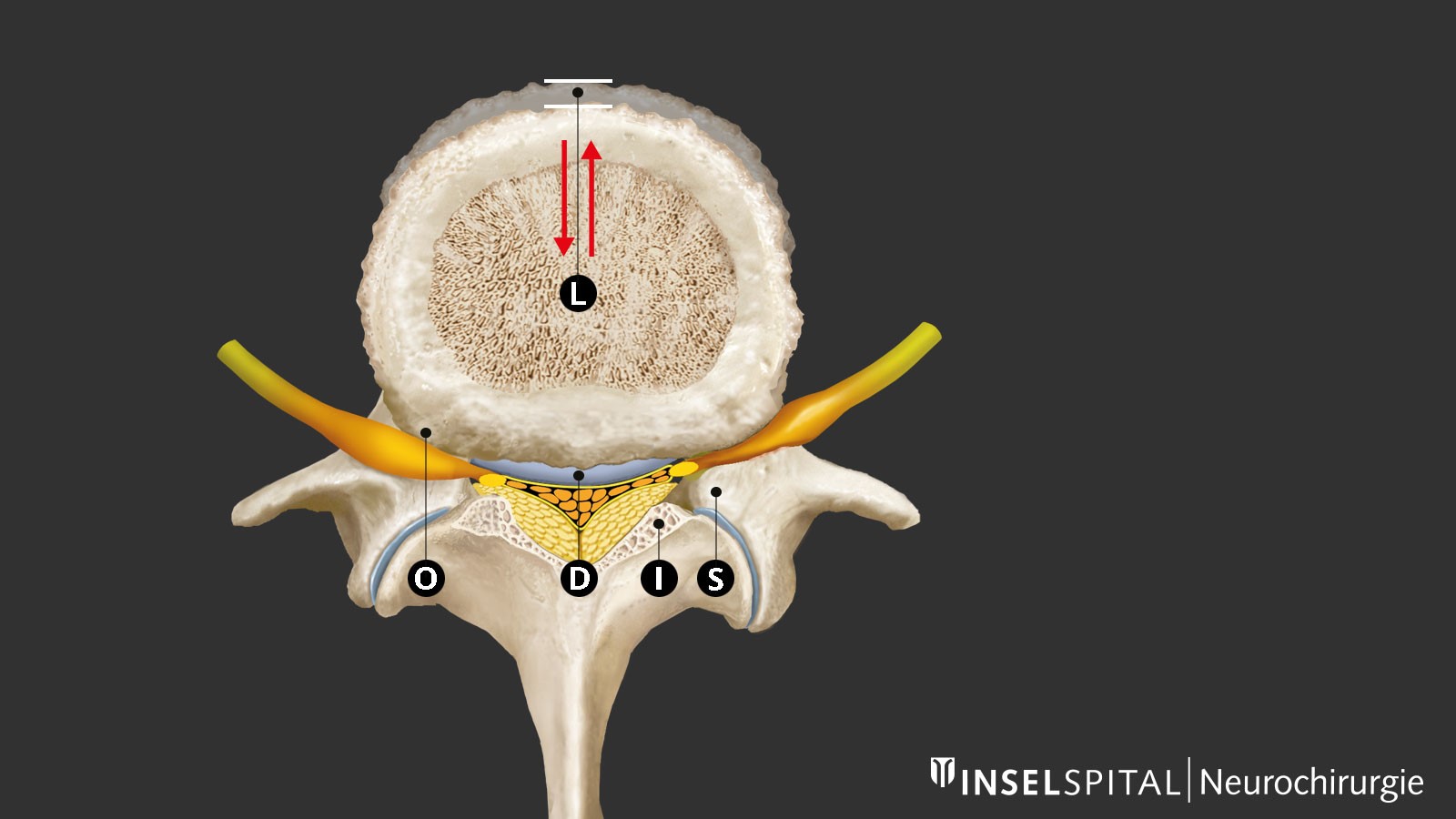
Quelle est la fréquence de la sténose vertébrale?
Nous ne disposons pas de chiffres fiables concernant la fréquence des canaux lombaires étroits. À l'exception des formes congénitales de rétrécissements du canal rachidien, la maladie se manifeste généralement chez les patients âgés. Les femmes sont plus fréquemment touchées que les hommes (dans un rapport de 3:1). Un canal rachidien radiologiquement étroit survient avec une fréquence de 20 à 40 % chez les personnes âgées. Environ 1 à 5 % de tous les patients âgés souffrant de maux de dos présentent un canal lombaire étroit nécessitant un traitement. Les sténoses peuvent également se développer dans un laps de temps relativement court. Il peut donc être conseillé de refaire une IRM après 2 ou 3 ans.
Après la cure de hernie discale, le traitement microchirurgical de la sténose rachidienne est la deuxième chirurgie du dos la plus courante (13 opérations pour 100 000 habitants par an) et la chirurgie la plus courante chez les patients de plus de 50 ans.
Des facteurs tels que l'augmentation de l'espérance de vie, la proportion croissante de personnes âgées dans la population totale ou le maintien d'un mode de vie actif jusqu'à un âge avancé sont autant de raisons pour lesquelles la sténose spinale gagnera en importance dans les années à venir.
Quels sont les symptômes d’un canal lombaire étroit?
Les plaintes typiques et les principaux symptômes sont :
- Troubles de la marche avec faiblesse ou douleurs du siège et/ou de la jambe, unilatéralement ou des deux côtés
- Douleurs dorsales (lumbago) d'intensité variable
- Amélioration des plaintes en posture penchée vers l’avant et assise
Claudicatio neurogène
La sténose lombaire classique du canal rachidien se manifeste par des douleurs dans une ou les deux jambes, qui apparaissent après avoir parcouru une certaine distance à pied ou après être resté debout pendant un certain temps. Les médecins parlent alors de claudication neurogène ou de claudication spinale. Ces douleurs dans les jambes peuvent s’accompagner de maux de dos.
Ces douleurs ont pour particularité de s’atténuer en position assise, couchée ou à vélo, mais pas simplement en s’arrêtant de marcher. C’est en cela que la claudication spinale se distingue de la claudication intermittente. Se pencher vers l’avant, par exemple en s’appuyant sur un caddie, apporte souvent un soulagement notable.
Certains patients ressentent des douleurs dans la jambe quelle que soit la position du corps lorsque le dos est tendu, car l’extension de la colonne vertébrale réduit le diamètre interne du canal rachidien, tandis que la flexion l’augmente. C’est pourquoi le vélo est généralement tout à fait possible.
Cependant, la claudication spinale typique n’apparaît pas chez 30 % des patients. À la place, des douleurs de type sciatique, des troubles sensoriels tels que des fourmillements, des crampes au mollet, une faiblesse dans les jambes ou des douleurs au repos peuvent prédominer.
Maux de dos
Les douleurs dorsales font partie des symptômes, mais leur intensité varie et elles dépendent souvent de l'effort fourni. En cas de glissement vertébral concomitant, ce qui est rare, les douleurs peuvent être prédominantes en raison de l'instabilité de la colonne vertébrale. Souvent, les douleurs dorsales sont également secondaires à une posture de protection constante, caractérisée par une flexion vers l'avant.
Déficits neurologiques
Les troubles de la sensibilité, de la motricité et des réflexes sont, lorsqu’ils apparaissent, plutôt légers. Les zones innervées par la racine nerveuse L5 (par exemple, faiblesse du muscle releveur du pied ou diminution de la sensibilité au niveau du gros orteil) ou L4 (par exemple, une faiblesse des extenseurs de la cuisse/quadriceps ou une diminution de la sensibilité à l’intérieur de la jambe). Les autres racines nerveuses sont plus rarement touchées.
Dans de nombreux cas, l’examen neurologique est normal. Des paralysies aiguës peuvent survenir, mais elles sont rares.
Un syndrome dit « de la queue de cheval », caractérisé par des troubles de la fonction vésicale ou rectale dus à une compression de la poche durale, est très rare.
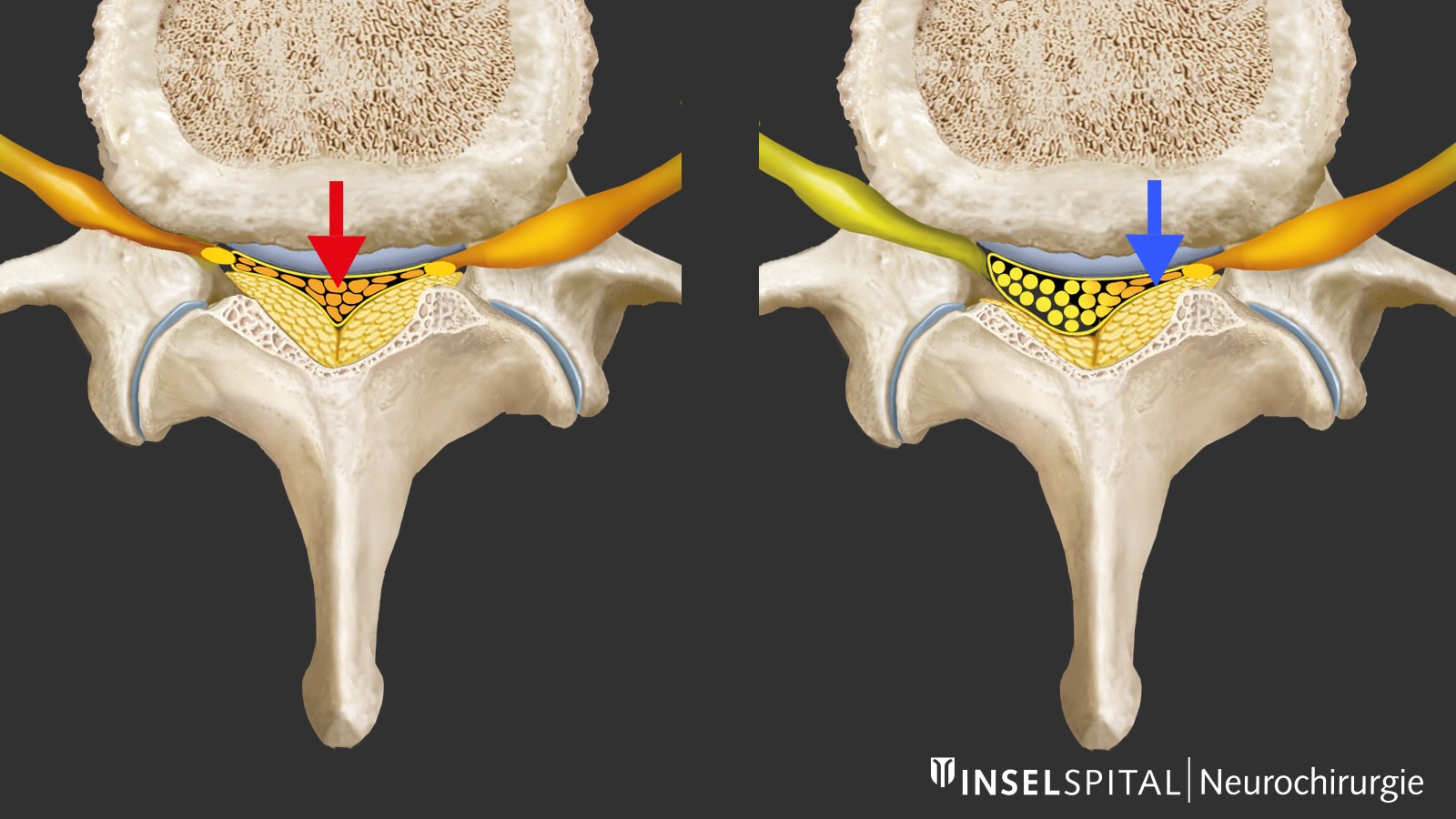
Comment diagnostique-t-on une sténose spinale?
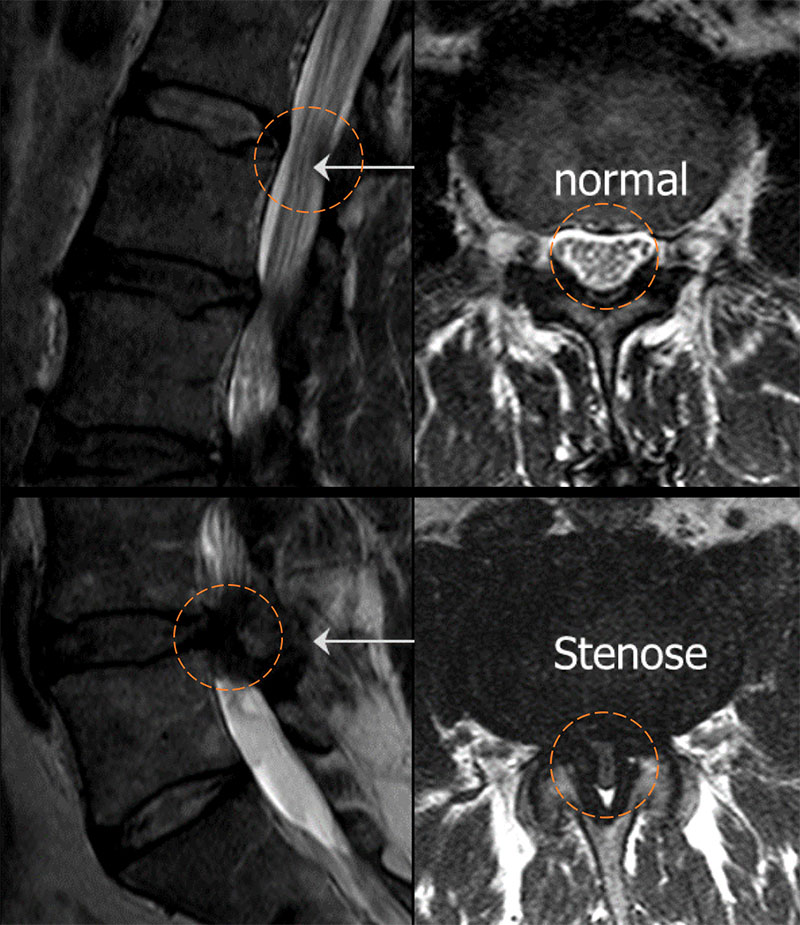
Une imagerie par résonance magnétique (IRM) de la colonne lombaire est l'examen de premier choix. L'IRM révèle souvent un épaississement des ligaments vertébraux (ligaments jaunes) ainsi qu'un élargissement des articulations intervertébrales, ce qui entraîne un rétrécissement notable du canal rachidien. On observe également fréquemment une protrusion légère à modérée du disque intervertébral. Les segments L4/L5 ou L3/L4 sont le plus souvent touchés.
En cas de canal rachidien étroit congénital, plusieurs rétrécissements sont déjà observables dès l'âge mûr.
Lorsque les douleurs dorsales sont prédominantes, une radiographie fonctionnelle de la colonne lombaire en flexion et en extension peut être utile pour confirmer ou exclure un glissement vertébral (spondylolisthésis).
Une claudication intermittente vasculaire doit être exclue sur la base des signes cliniques typiques ou à l'aide d'un examen Doppler. Les signes typiques sont l'absence de pouls au niveau des pieds, des altérations cutanées trophiques, une peau froide, des douleurs même en position fléchie (par exemple en faisant du vélo) ainsi que des douleurs plutôt musculaires que nerveuses.
Accord sur un deuxième avis

La décision d’une opération à la colonne vertébrale n'est pas toujours évidente. Il faut souvent choisir parmi différentes méthodes chirurgicales, avec différents avantages et inconvénients qu’il est bon de mettre en confrontation. Un deuxième avis vous aidera à prendre la bonne décision et à vous assurer que votre schéma de traitement suit les normes médicales les plus récentes. Prenez rendez-vous avec nous à la polyclinique neurochirurgicale ou à la consultation du médecin-chef.
Comment traite-t-on une sténose spinale ?
Chez environ 20 à 40 % des personnes de plus de 60 ans, les examens radiologiques montrent des signes canal rachidien étroit sans aucun symptôme. Dans cette situation, un traitement n’est pas indiqué.
Lorsque les symptômes sont évidents et associés au canal étroit, une opération doit être discutée. En particulier chez les patients âgés présentant des symptômes manifestes, le traitement chirurgical ne doit pas être trop longuement différé, au risque de voir une dégradation clinique, un affaiblissement général et une restriction progressive de la mobilité.
L'opération est une procédure de routine avec un faible taux de complications – aussi dans la tranche de population âgée de 70 à 90 ans. La chirurgie est donc la thérapie de choix, même à un âge avancé.
Chirurgie mini-invasive du canal lombaire étroit
Lors d'une opération de sténose du canal rachidien, le rétrécissement est éliminé sous microscope opératoire, les nerfs comprimés sont libérés et le diamètre interne du canal rachidien est rétabli.
Au fil du temps, la technique chirurgicale utilisée a évolué vers des procédures de plus en plus mini-invasives. À l’Inselspital, on utilise aujourd’hui une combinaison d’une petite voie d’accès («technique du trou de serrure»), d’une technique préservant les muscles et les articulations, ainsi que de la préservation de la mobilité. Une arthrodèse de la colonne vertébrale n’est généralement pas nécessaire.
Les apophyses épineuses et les structures ligamentaires postérieures de la colonne vertébrale sont préservées autant que possible. Il n’en résulte qu’une petite plaie, et la stabilité de la colonne vertébrale est largement préservée.
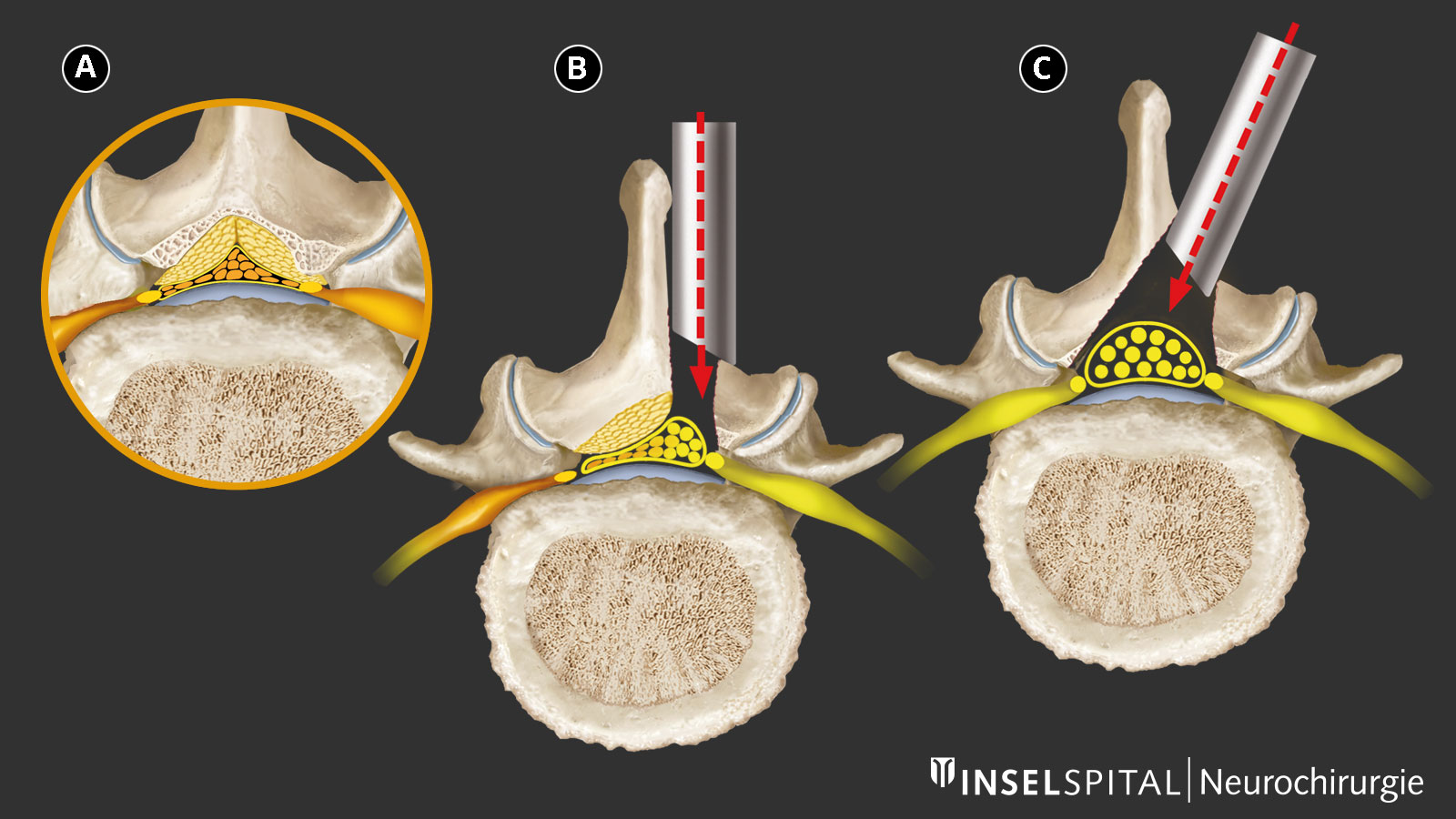
Techniques modernes d'opérations microchirurgicales mini-invasives
La laminectomie classique, qui consiste à retirer toute la paroi postérieure du canal rachidien (apophyse épineuse et arc vertébral) au niveau du segment concerné, est aujourd’hui considérée comme obsolète. Cette intervention peut nuire à la stabilité de la colonne vertébrale et n’est pas mini-invasive.
Les techniques actuelles visent à retirer de manière ciblée uniquement les tissus osseux et ligamentaires qui compriment les nerfs. Cela se fait soit par un accès via l’apophyse épineuse, soit par un accès unilatéral ou bilatéral. L’apophyse épineuse, les ligaments stabilisateurs et les arcs vertébraux sont ainsi préservés autant que possible.
Le choix de la technique d'accès dépend de l'imagerie IRM ainsi que de l'état général du patient.
Un accès supplémentaire via un système de tubes (technique tubulaire) permet de ménager davantage la musculature et rend l'intervention encore moins invasive.
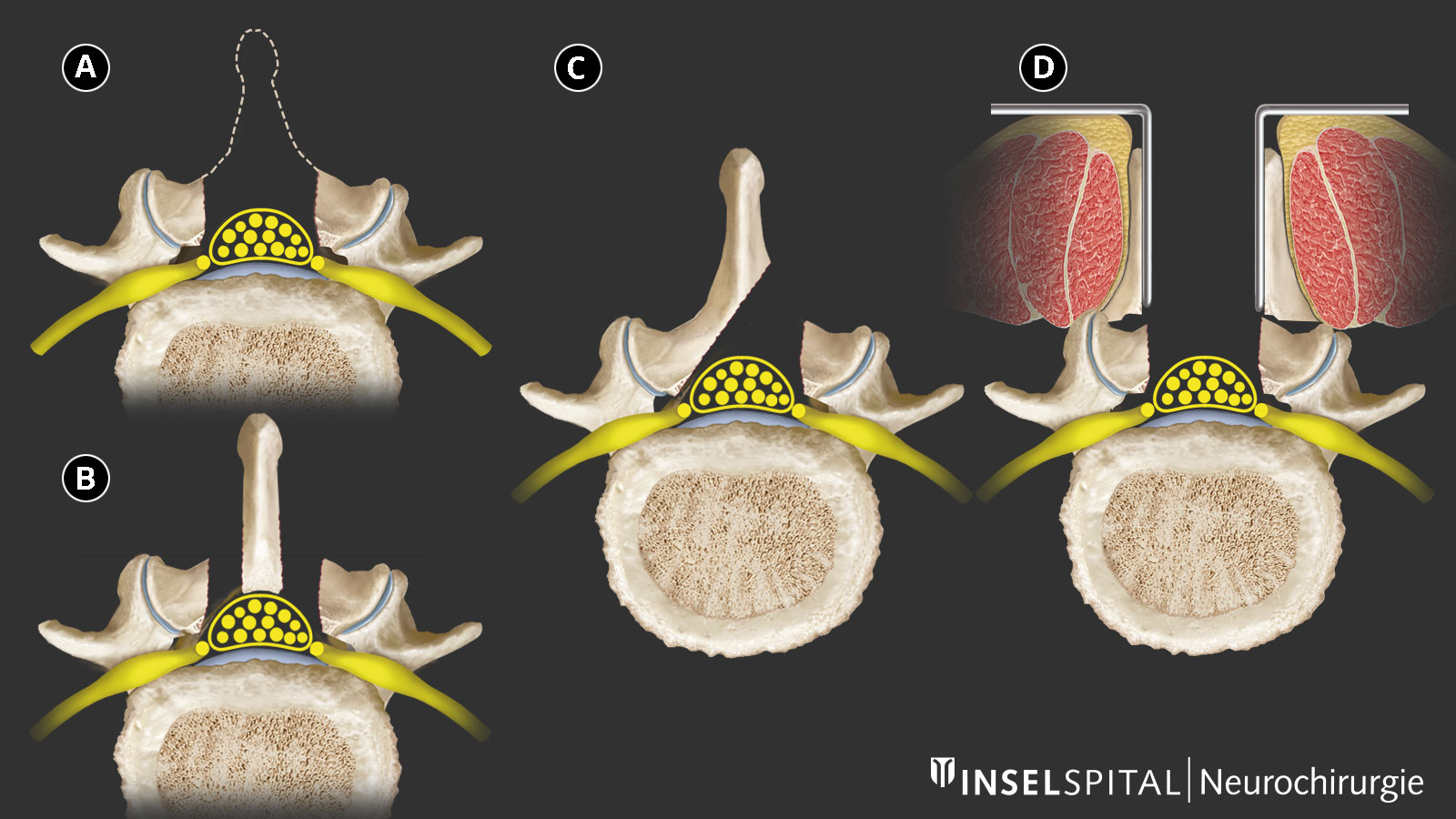
Les vertèbres doivent-elles être vissées et fixées?
En cas de sténose du canal rachidien, il n’est généralement pas nécessaire de procéder à une fixation par vis et à une arthrodèse des vertèbres. Il s’agit le plus souvent d’un simple rétrécissement sans instabilité significative de la colonne vertébrale.
Dans certains cas, une arthrodèse est néanmoins envisagée, par crainte que l’opération n’entraîne une instabilité. Cela ne concerne toutefois qu’une petite minorité de patients. Des études ont montré qu’après une décompression mini-invasive, seuls environ 3 % des patients ont dû subir ultérieurement une arthrodèse chirurgicale supplémentaire en raison d’une instabilité *.
Même en cas de léger déplacement vertébral (jusqu’à environ 3 mm sur les radiographies en mouvement), il est possible dans de nombreux cas de renoncer à une arthrodèse primaire *.
Un autre argument contre la fusion est que les segments vertébraux adjacents sont soumis à des contraintes plus importantes et peuvent s’user plus rapidement au fil du temps (chez environ 3 à 4 % des patients ayant subi une opération de fusion). Cela peut entraîner l’apparition de nouveaux symptômes et nécessiter de nouvelles interventions chirurgicales. Ce taux est supérieur à la fréquence d’instabilité observée après une opération de décompression mini-invasive.
Quelles sont les chances de succès de l'opération?
La majorité des patients, environ 7 à 8 sur 10 (70 à 80 %) perçoivent immédiatement les bénéfices de l'opération. La douleur est considérablement atténuée, le périmètre de marche est normalisé ou considérablement prolongé. Dans la plupart des cas, ce résultat perdure durant des années. Le succès de l'opération est le plus évident lors de douleurs irradiant dans les jambes, mais les maux de dos s'estompent souvent également.
Il est crucial de garder en mémoire que la colonne vertébrale reste la même et que des plaintes résiduelles occasionnelles sont inévitables. De plus, de nouvelles modifications dégénératives peuvent s’installer au fil du temps. On suppose que 5 ans après une décompression chirurgicale, environ 10 % des patients bénéficieront d’une nouvelle opération en raison d’une usure progressive de la vertèbre adjacente ou du segment opéré lui-même *.
Chez 2 patients sur 10, des symptômes résiduels importants subsistent ou réapparaissent. A l’origine de ces plaintes sont des douleurs neuropathique, des douleurs résiduelles issues de la colonne vertébrale ou la formation de cicatrices.
Quels sont les risques de la chirurgie?
La décompression microchirurgicale est très sûre, même chez les patients âgés. Les complications graves et permanentes ne surviennent que chez 1 patient sur 100 (1 %). Il peut s'agir notamment de lésions nerveuses, de crises cardiaques, d'embolies pulmonaires et d'autres incidents rares mettant la vie en danger. Ce nombre extrêmement faible de complications a été mis en évidence par plusieurs études internationales.
Parmi les complications légères et temporaires sans dommage permanent, on peut citer
- Fuite de liquide céphalo-rachidien hors du sac dural chez 1 patient sur 20 (5 %), dû à l'adhésion du sac dural à la sténose. En général, ces petits brèches sont immédiatement fermée au cours de l'opération.
- Hémorragie postopératoire chez 1 patient sur 50 (2 %). Dans certains cas, l’hématome requiert une seconde intervention simple, de sorte à être retiré.
- Infection chez 1 patient sur 50 (2 %). En cas d'infection, des antibiotiques sont administrés et la plaie est nettoyée.
Le taux de mortalité dans les 90 jours suivant l'opération - un indicateur de la gravité de l'intervention – n'est que de 2 sur 1000 patients (0,2 %), malgré une tranche d’âge avancé des patients concernés, de 60–90 ans *.
Que se passe-t-il après l'opération et combien de temps dure l'hospitalisation ?
L'intervention est réalisée sous anesthésie générale et dure environ 30 à 60 minutes par segment. Les patients sont ensuite placés en salle de réveil pendant environ 4 heures, puis ramenés dans leur service.
Accompagnés d'un infirmier, ils peuvent généralement se lever pour la première fois le jour même. Le lendemain de l'opération, une séance de kinésithérapie est organisée, avec une mobilisation aussi précoce que possible.
Des douleurs locales au niveau de la plaie peuvent encore apparaître. Cependant, chez environ 8 patients sur 10, les douleurs dans les jambes sont nettement atténuées ou ont disparu immédiatement après l’opération, de sorte que la marche autonome et la montée des escaliers sont généralement rapidement possibles à nouveau.
Si nécessaire, des analgésiques tels que le paracétamol, le Novalgin ou l’ibuprofène sont prescrits.
La durée d'hospitalisation est généralement de 2 à 5 jours, en fonction des symptômes, de l'aide disponible à domicile et de l'évolution individuelle. Une rééducation stationnaire postopératoire n'est généralement pas nécessaire.

Que se passe-t-il après la sortie de l'hôpital ?
Nous recommandons de reprendre progressivement une mobilité normale dès les premiers jours suivant l'opération. Le retour aux activités quotidiennes et à l'effort physique dépend toutefois fortement de l'âge, de l'état général, des éventuelles comorbidités et des séquelles.
Même si de longues promenades sont possibles après la sortie, il convient d’éviter, pendant les 4 à 8 premières semaines, les efforts physiques intenses, le port de charges lourdes ainsi que les mouvements impliquant une rotation ou une forte flexion de la colonne vertébrale, afin de permettre une bonne cicatrisation interne.
La natation légère et le jogging prudent sont généralement possibles environ 3 semaines après l’opération.
Les kinésithérapeutes vous informent dès votre séjour à l’hôpital sur la posture, les mouvements et la rééducation du dos, et vous fournissent de la documentation à ce sujet. Une kinésithérapie en ambulatoire peut être utile par la suite, mais n’est pas obligatoire. Une rééducation en hospitalisation n’est nécessaire que dans des cas exceptionnels.
Pour les patients qui vivent seuls et ont besoin d’aide, nous organisons également une aide ménagère si nécessaire.
Traitement sans chirurgie
Un traitement conservateur n'a qu'une efficacité limitée, car les symptômes sont dus à une compression des racines nerveuses. Des mesures telles que la rééducation posturale, la kinésithérapie, un programme d'activité adapté ainsi que des analgésiques (par exemple, le paracétamol, les anti-inflammatoires, la flupirtine ou la gabapentine) peuvent soulager temporairement les symptômes.
Des infiltrations de produits anesthésiques locaux et de corticostéroïdes (par exemple, la triamcinolone) au niveau des points gâchettes ou des articulations facettaires peuvent également apporter un soulagement à court terme. Dans de nombreux cas, cependant, l'effet s'estompe après un certain temps.
En règle générale, en cas de douleurs persistantes et prononcées, une décompression chirurgicale des nerfs comprimés est nécessaire pour obtenir une amélioration durable. Cela a été scientifiquement prouvé dans plusieurs études.
Étude : Comparaison entre chirurgie et thérapie conservatrice
La chirurgie de la sténose vertébrale donne de meilleurs résultats que le traitement conservateur. Les résultats de la plus grande étude prospective randomisée et contrôlée comparant la chirurgie au traitement conservateur le montrent clairement *. L’évidence médicale la plus robuste dont nous disposons parle en faveur de la chirurgie lors d’une sténose du canal rachidien. Le succès opératoire perdure en outre durant de nombreuses années *.
Existe-t-il des procédures chirurgicales alternatives?
Écarteur interspinal
Une autre procédure faiblement invasive est l'implantation d'un écarteur interspinal. Celui-ci est implanté entre deux apophyses épineuses et force le segment touché à effectuer une courbure vers l’avant (non naturelle), appelée cyphose. Cette mesure tend à élargir le diamètre interne du canal rachidien. Toutefois, cette procédure se caractérise par un taux d'échec élevé à long terme et ne devrait être utilisée qu'à titre exceptionnel chez les patients présentant un risque général chirurgical élevé. À moyen terme, elle accentue en outre l’usure du segment vertébral sus-jacent.
Instrumentation et fusion
Ces termes techniques désignent le vissage et la stabilisation d'une partie de la colonne vertébrale. Cela comprend des interventions par voie antérieure, latérale et le plus fréquemment par voie postérieure, cette dernière avec implantation d'au moins 4 vis dans les vertèbres voisines. Celles-ci sont reliées par des tiges de titane, ramènent les vertèbres dans une position correcte et les stabilisent. En vue d’une fusion permanente, le disque devrait également être retiré et remplacé par un implant (spacer). Ce support supplémentaire prévient une dislocation progressive et une fracture des vis.
Il existe également des stabilisations dites dynamiques, mais l'expérience montre également dans cette situation une ossification au fil du temps, de sorte qu’elles ne prévalent pas.
L'insertion de vis et le retrait du disque intervertébral avec fusion est requis si, selon des critères définis, une instabilité dynamique, appelée spondylolisthésis instable, est visible à l’IRM et que des symptômes y sont associés. Cependant, cela ne concerne pas plus de 5 % des patients. En cas de doute, les patients devraient obtenir un deuxième avis médical.
-
Schär RT, Kiebach S, Raabe A, Ulrich CT. Reoperation Rate After Microsurgical Uni- or Bilateral Laminotomy for Lumbar Spinal Stenosis With and Without Low-grade Spondylolisthesis. SPINE. 2019;44(4):E245-E251.
-
Peul W, Moojen W. Fusion for Lumbar Spinal Stenosis – Safeguard or Superfluous Surgical Implant?. New England Journal of Medicine. 2016;374(15):1478-1479.
-
Weinstein J, Tosteson T, Lurie J, Tosteson A, Blood E, Hanscom B et al. Surgical versus Nonsurgical Therapy for Lumbar Spinal Stenosis. New England Journal of Medicine. 2008;358(8):794-810.
-
Weinstein J, Tosteson T, Lurie J, Tosteson A, Blood E, Herkowitz H et al. Surgical Versus Nonoperative Treatment for Lumbar Spinal Stenosis Four-Year Results of the Spine Patient Outcomes Research Trial. Spine. 2010;35(14):1329-1338.
Littérature complémentaire
- Raabe A, Beck J, Ulrich C. Nötig oder unnötig? Rückenoperationen im kritischen Blick. Therapeutische Umschau. 2014;71(12):701-705.
- Raabe, A, Ulrich, CT, Schär, RT. Immobil durch spinale Stenose : das neue alte Volksleiden. Revue medicale suisse. 2019;15(636):292–294.
- Schär RT, Pollo C, Ulrich CT, Raabe A. Zervikale und lumbale Radikulopathien. Swiss Medical Forum ‒ Schweizerisches Medizin-Forum. 2019;
