Les hernies discales le long de la colonne vertébrale sont généralement dues au vieillissement et à l'usure. Une hernie discale thoracique est toutefois nettement plus rare qu'au niveau de la colonne cervicale ou lombaire, car le squelette costal offre une stabilité supplémentaire. Les symptômes apparaissent souvent de manière insidieuse et sont non spécifiques, ce qui peut retarder le diagnostic. Souvent, les hernies asymptomatiques sont découvertes par hasard et ne nécessitent aucun traitement. Une intervention chirurgicale n'est indiquée qu'en cas de symptômes prononcés ou de compression significative de la moelle épinière ou des nerfs.
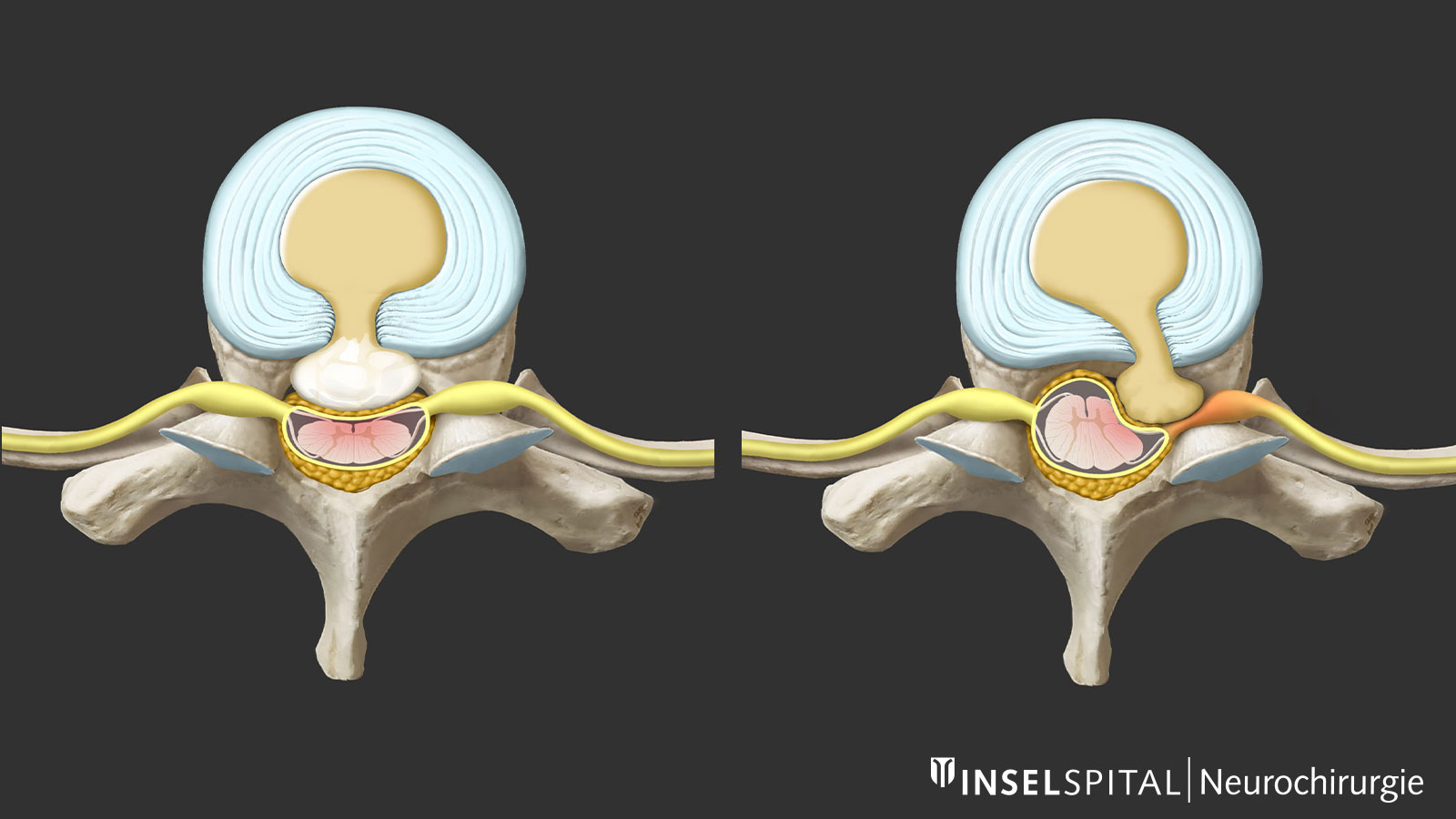
Qu'est-ce qu'une hernie discale ?
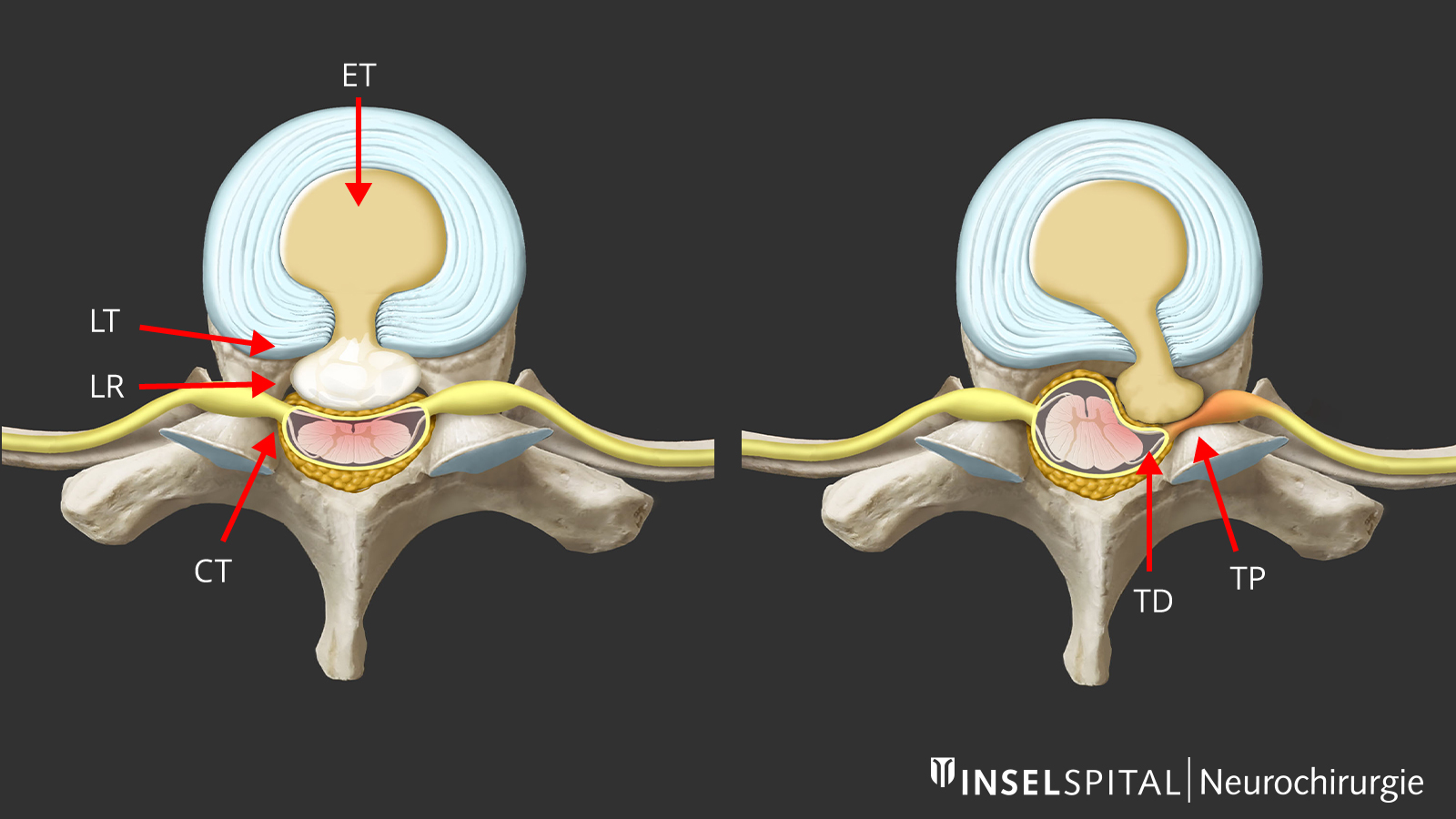
Lors d'une hernie discale, des fissures apparaissent dans l'anneau fibreux externe du disque intervertébral (anneau fibreux), ce qui permet à des fragments de tissu provenant de la partie interne du disque (noyau pulpeux) de s'échapper dans le canal rachidien. Ces fragments discaux peuvent alors comprimer les nerfs ou la moelle épinière et provoquer les symptômes correspondants. Le disque intervertébral ne dispose d'aucun mécanisme de réparation propre à l'organisme, c'est pourquoi une dégénérescence avancée ne peut plus guérir spontanément.
Quelle est la cause d'une hernie discale ?
Une hernie discale est la conséquence du vieillissement et de l'usure de la colonne vertébrale, qui commencent dès l'âge de 20 ans. La fréquence de cette affection augmente continuellement jusqu'à l'âge de 45 ans, puis diminue légèrement.
Un travail physique pénible, des sollicitations inappropriées et des facteurs génétiques favorisent ces processus d'usure et ces modifications dégénératives.
Des facteurs de risque supplémentaires, tels que le tabagisme, jouent également un rôle important.
Quelle est la fréquence des hernies discales thoraciques ?
Moins de 1 % de toutes les hernies discales se situent au niveau de la colonne thoracique. Le plus souvent, les patients souffrant d'une hernie discale thoracique sont âgés de 40–60 ans. Les hommes sont un peu plus souvent touchés que les femmes.
Quels sont les symptômes les plus courants ?
Les symptômes d’une hernie discale au niveau de la colonne thoracique sont souvent aspécifiques, ce qui peut compliquer la pose de diagnostic.
Les symptômes les plus courants sont les suivants :
- Douleurs localisées dans le dos
parfois également dans la poitrine ou l'abdomen. - Douleurs nerveuses irradiantes
Lorsque la racine nerveuse est touchée, surviennent typiquement des douleurs irradiant en ceinture au niveau de la poitrine, ou des troubles sensitifs. - Myélopathie
Lorsque la moelle épinière est comprimée, des dommages peuvent survenir (myélopathie) et engendrer des déficits neurologiques au-dessous de la lésion. Ces déficits peuvent consister en de légers troubles sensitif ou de coordination des jambes, s’avérer plus sévère avec l’apparition d’une incontinence urinaire, ou plus rarement mener à une grave paraplégie.
Comment diagnostique-t-on une hernie discale thoracique ?
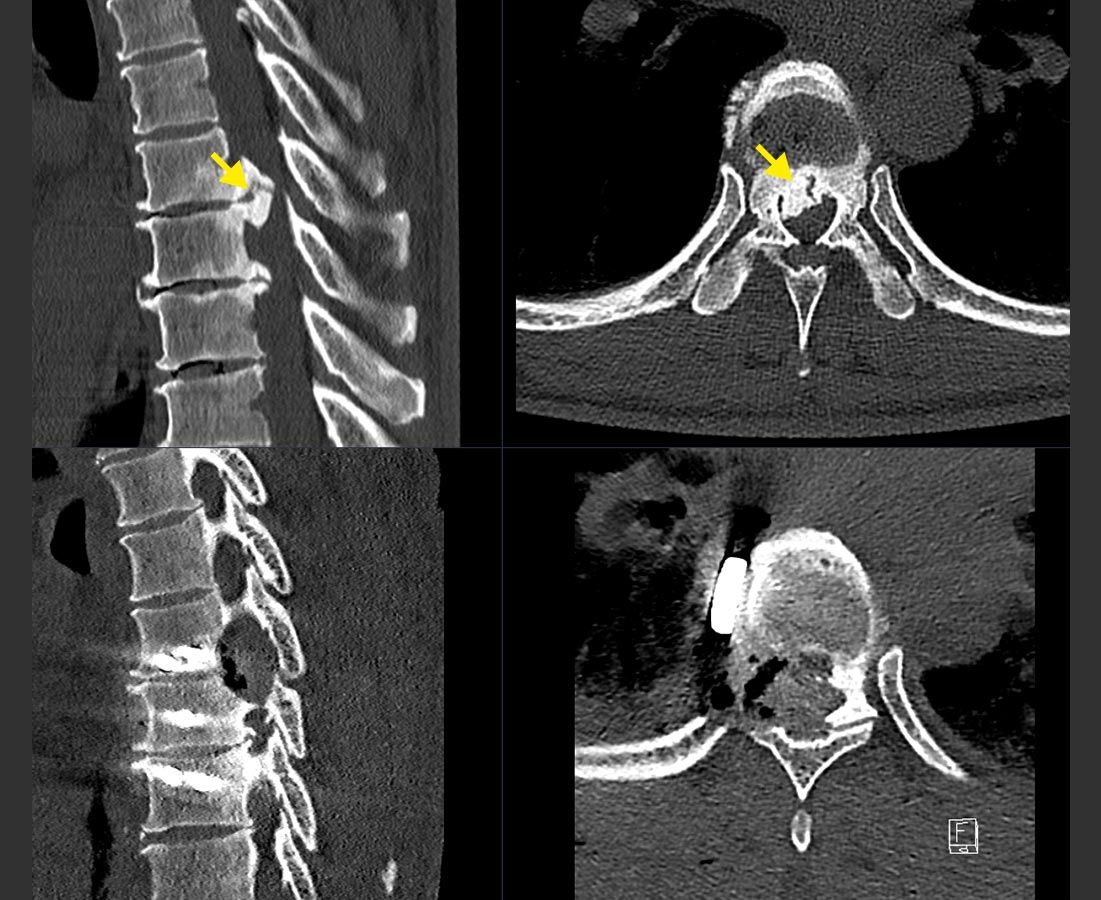
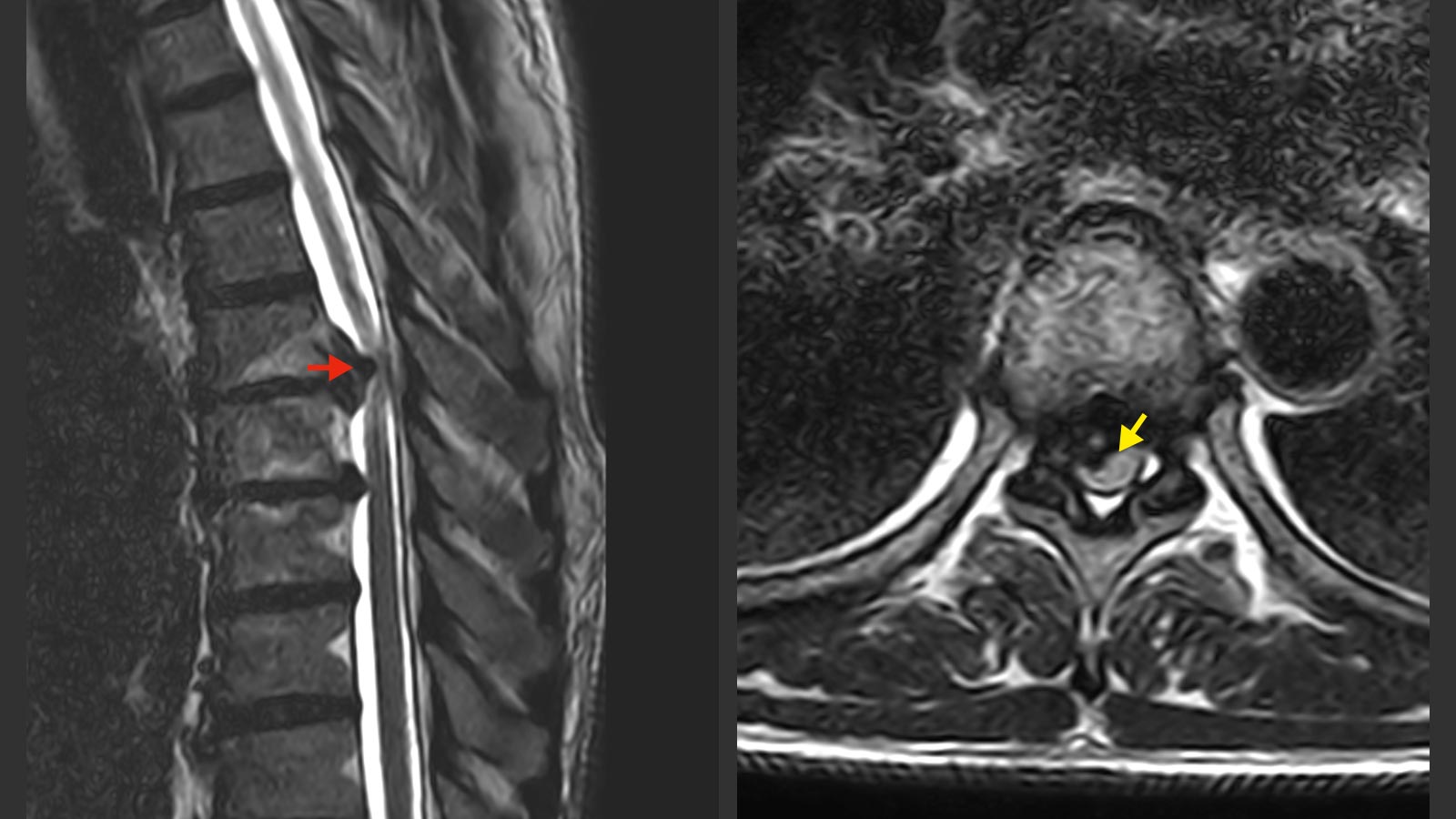
Chaque diagnostic requiert une consultation médicale avec des questions détaillées et un examen neurologique ciblé. Les suspicions cliniques doivent ensuite être confirmées par imagerie. La méthode radiologique de choix est l'imagerie par résonance magnétique (IRM), qui permet de visualiser au mieux les nerfs, la moelle épinière et la hernie discale. Un grand nombre de hernies discales au niveau thoracique sont calcifiées, de sorte qu’une tomographie par CT-scanner est importante à la planification chirurgicale.
Des examens complémentaires tels qu'une mesure électrophysiologique de la conduction nerveuse (potentiels évoqués) peuvent de manière occasionnelle être nécessaires à la prise d’une décision de traitement chirurgical ou conservateur.
Quelles sont les possibilités de traitement ?
Lorsque la compression d’une racine nerveuse provoque uniquement de la douleur, sans autre symptôme neurologique associé, la hernie discale thoracique est traitée de manière conservatrice au moyen de contre-douleurs et de physiothérapie. Une intervention chirurgicale doit être considérée lorsque le traitement conservateur n’apporte aucune amélioration, en cas de nouvelle faiblesse motrice ou lorsque s’installe une souffrance prolongée.
En cas de nouveaux troubles neurologiques issus de la compression nerveuse, la chirurgie est inévitable. Dans le cas d'une hernie discale thoracique, la survenue d’une myélopathie justifie souvent une prise en charge chirurgicale. L'objectif de l'opération est de prévenir la progression des lésions de la moelle épinière. Dans de nombreux cas, on constate une amélioration neurologique après l'opération. Toutefois, la récupération des fonctions neurologiques demeure souvent incomplète malgré la chirurgie et dépend de l’étendue des dommages subis.
Les hernies discales thoraciques présentant généralement des calcifications, elles requièrent en principe une technique chirurgicale complexe, nécessitant un abord latéral au-travers de la cage thoracique, ou postérieur au-travers du canal rachidien et du sac dural lorsqu’une hernie compacte est localisée au contact direct de la moelle épinière.
Interventions chirurgicales lors d’une hernie discale thoracique
L’opération d'une hernie discale thoracique est un défi pour deux raisons.
- La situation anatomique
La moelle épinière se dresse sur la voie d’accès à la hernie discale. Il est donc crucial de planifier l'abord chirurgicale avec soin, de sorte à manipuler la moelle épinière le moins possible. Les approches classiques sont un abord trans-pédiculaire avec l’ablation unilatérale du pédicule vertébral, ou un abord par costo-transversectomie avec résection de l'attache costale. Par cette seconde approche, on aborde la moelle épinière de manière diagonale pour retirer une hernie discale souple. Lorsque la hernie discale est ossifiée, il est souvent nécessaire d'opérer par voie strictement latérale en écartant deux côtes, de sorte à minimiser la mobilisation de la moelle épinière. Du fait de la localisation profonde de la cible chirurgicale et en raison d’une approche chirurgicale le moins invasive possible, cette technique opératoire est particulièrement exigeante. Les calcifications
En raison de dépôts et de calcifications, les hernies discales thoraciques sont souvent de consistance très compacte. La manipulation de telles structures à proximité immédiate de la moelle épinière est donc plus risquée que pour les autres hernies discales, avec un risque de dommage neurologique plus important que lors de chirurgies du rachis cervical. Nous pensons qu’elle nécessitent de manière systématique un neuromonitoring peropératoire des potentiels évoqués moteurs et de l'onde D.
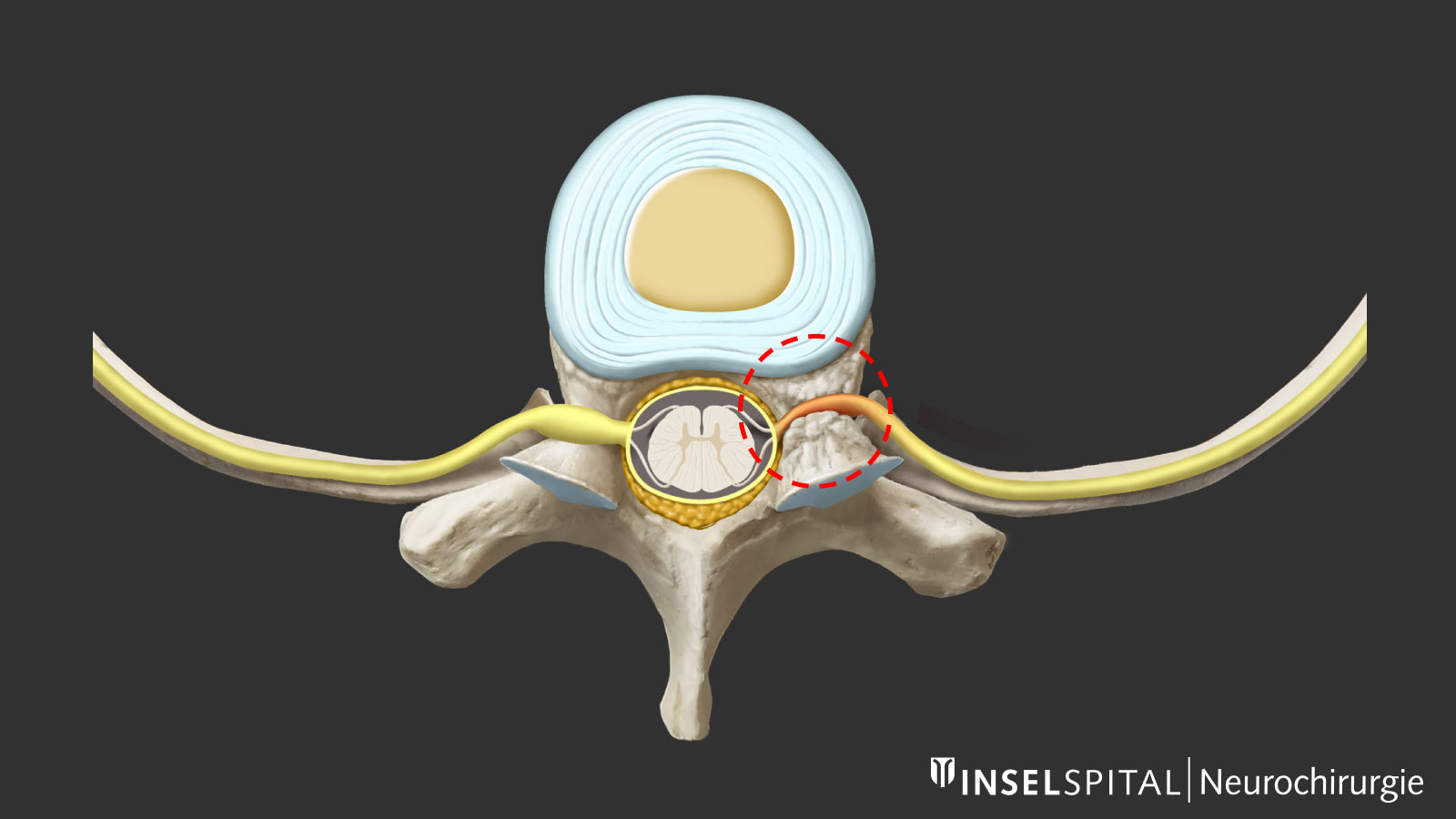
Traitement de la sténose foraminale thoracique
Le rétrécissement local de l’orifice de sortie d’une racine nerveuse (foramen) peut provoquer une compression isolée du nerf intercostal. Cette compression se manifeste par une douleur lancinante, électrisante ou brûlante, irradiant le long de la colonne vertébrale et le long d'une côte. La thérapie consiste en une décompression locale mini-invasive du nerf par un abord dorsal direct.
Combien de temps dure la convalescence ?
La récupération postopératoire est rapide, de sorte que le séjour à l'hôpital ne dure généralement qu’une semaine. Le temps de récupération neurologique est variable et dépend des progrès initiaux. Une réadaptation neurologique en milieu hospitalier et dans une clinique spécialisée peut s’avérer nécessaire.
Pourquoi vous faire soigner au Inselspital ?
À l'Inselspital, les hernies discales sont traitées dans le cadre d'une étroite collaboration entre différentes spécialités. Grâce à la collaboration interdisciplinaire entre la rhumatologie, la physiothérapie, la neurologie, la neuroradiologie, le centre de traitement de la douleur et l'orthopédie, une stratégie thérapeutique adaptée est définie pour chaque patient.
Si une intervention chirurgicale s’avère nécessaire, elle est généralement réalisée de manière mini-invasive et microchirurgicale, via une voie d’accès préservant les tissus, sous microscope opératoire. Il existe également des procédures plus invasives, telles que l’implantation d’une prothèse discale ou une arthrodèse. En règle générale, il convient toutefois de privilégier dans un premier temps la procédure la plus simple et la moins invasive.
La chirurgie discale fait partie des interventions les plus courantes en neurochirurgie à l'Inselspital.
Les cas complexes sont discutés au sein d'un comité interdisciplinaire et, si nécessaire, opérés en collaboration avec le service d'orthopédie. Cela permet de définir pour chaque patient le meilleur traitement possible, adapté à ses besoins individuels.