Les méningiomes sont des tumeurs à croissance lente qui ont pour origine les méninges. Elles font partie des tumeurs les plus courantes du système nerveux central (SNC), représentant environ 35 % de tous les cas, et elles surviennent plus fréquemment après l'âge de 50 ans. Plus de 90 % des méningiomes sont bénins. Si les méningiomes se développent de manière continue ou atteignent une taille qui comprime le cerveau et provoque des symptômes, ils doivent être traités.
Qu'est-ce qu'un méningiome ?
Le cerveau et la moelle épinière sont entourés de trois membranes protectrices appelées méninges. Les tumeurs qui se développent à partir de la membrane arachnoïde des méninges sont appelées méningiomes. Les méningiomes sont les tumeurs intracrâniennes bénignes les plus fréquentes.
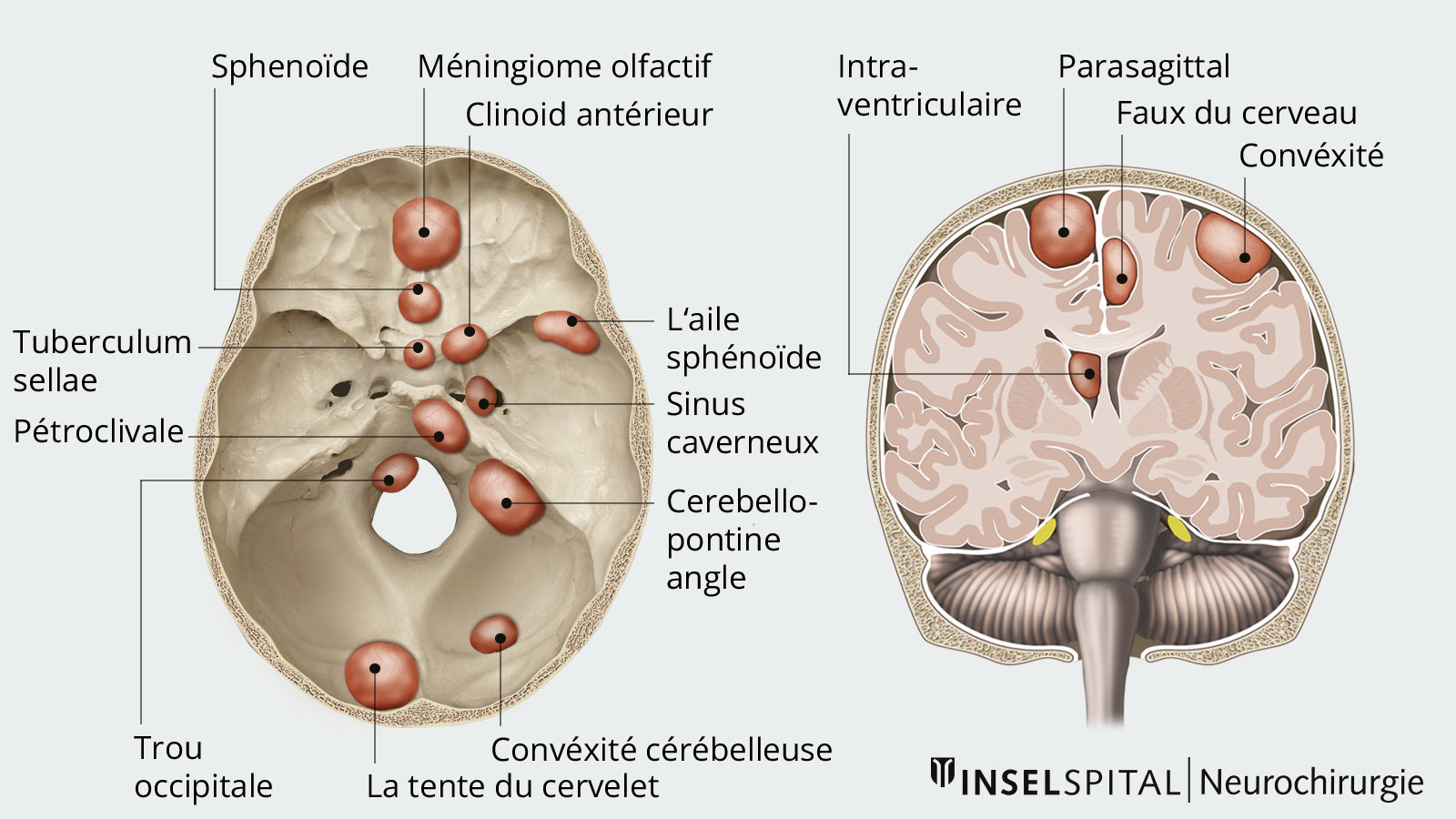
En fonction de sa localisation, un méningiome provoque des symptômes différents.
Les méningiomes se développent généralement très lentement, mais dans de rares cas, ils peuvent infiltrer les tissus environnants et former des métastases. Bien que les méningiomes soient généralement bénins, ils passent parfois inaperçus pendant une longue période en raison de leur croissance progressive et déplacée, qui peut entraîner de graves dommages et un handicap.
Quelles sont les causes des méningiomes ?
Selon les connaissances actuelles, les rayonnements ionisants sont considérés comme le principal facteur de risque connu dans l'apparition des méningiomes. Les personnes ayant été exposées à des doses élevées de rayonnement présentent un risque nettement accru de développer un méningiome au cours de leur vie. C'est le cas, par exemple, des survivants des bombardements atomiques, chez lesquels on a constaté un risque 6 à 10 fois plus élevé, ainsi que des patients ayant subi une radiothérapie au niveau de la tête et du cou.
Les personnes atteintes de la maladie héréditaire appelée neurofibromatose de type 2 présentent également un risque accru de développer des méningiomes.
Fréquence et facteurs de risque
- Tumeurs les plus fréquentes du SNC
- Facteur de risque le plus important : les rayonnements ionisants
- Incidence accrue après l'âge de 50 ans
Comment les méningiomes sont-ils classés ?
Selon l'Organisation mondiale de la santé (OMS), les méningiomes sont classés en trois grades sur la base de critères histopathologiques :
- Grade I de l'OMS : environ 70 à 80 %
- Grade II de l'OMS : environ 15 à 25 %
- Grade III de l'OMS : environ 1 à 3 %
Les méningiomes de grade I de l'OMS constituent la forme la plus courante et sont généralement bénins. Ils se développent le plus souvent lentement et présentent un taux de récidive relativement faible après ablation complète.
Les méningiomes de grade II de l'OMS se développent souvent plus rapidement, peuvent envahir les tissus environnants et présentent un risque accru de récidive.
Les méningiomes de grade III de l'OMS sont rares et malins (anaplasiques). Ils se développent de manière agressive, récidivent plus fréquemment et nécessitent généralement un traitement combiné associant chirurgie et radiothérapie.
Quels symptômes les méningiomes provoquent-ils ?
Les méningiomes se développent généralement lentement. En grandissant, ils peuvent comprimer le tissu cérébral environnant ou les nerfs et vaisseaux voisins, provoquant ainsi des symptômes. Les symptômes qui apparaissent dépendent principalement de la localisation, de la taille et du rythme de croissance de la tumeur.
Comme les méningiomes se développent généralement lentement, les troubles apparaissent souvent de manière insidieuse et s'aggravent progressivement au fil du temps. Il n'est pas rare que les méningiomes ne provoquent aucun trouble pendant longtemps et soient découverts par hasard lors d'un examen d'imagerie (découverte fortuite).
Symptômes fréquents :
- Maux de tête
- Crises d'épilepsie
- Troubles de la vue, de l'odorat ou de la parole
- Paralysies ou troubles de la sensibilité
Que se passe-t-il si un méningiome est dècouvert accidentellement ?
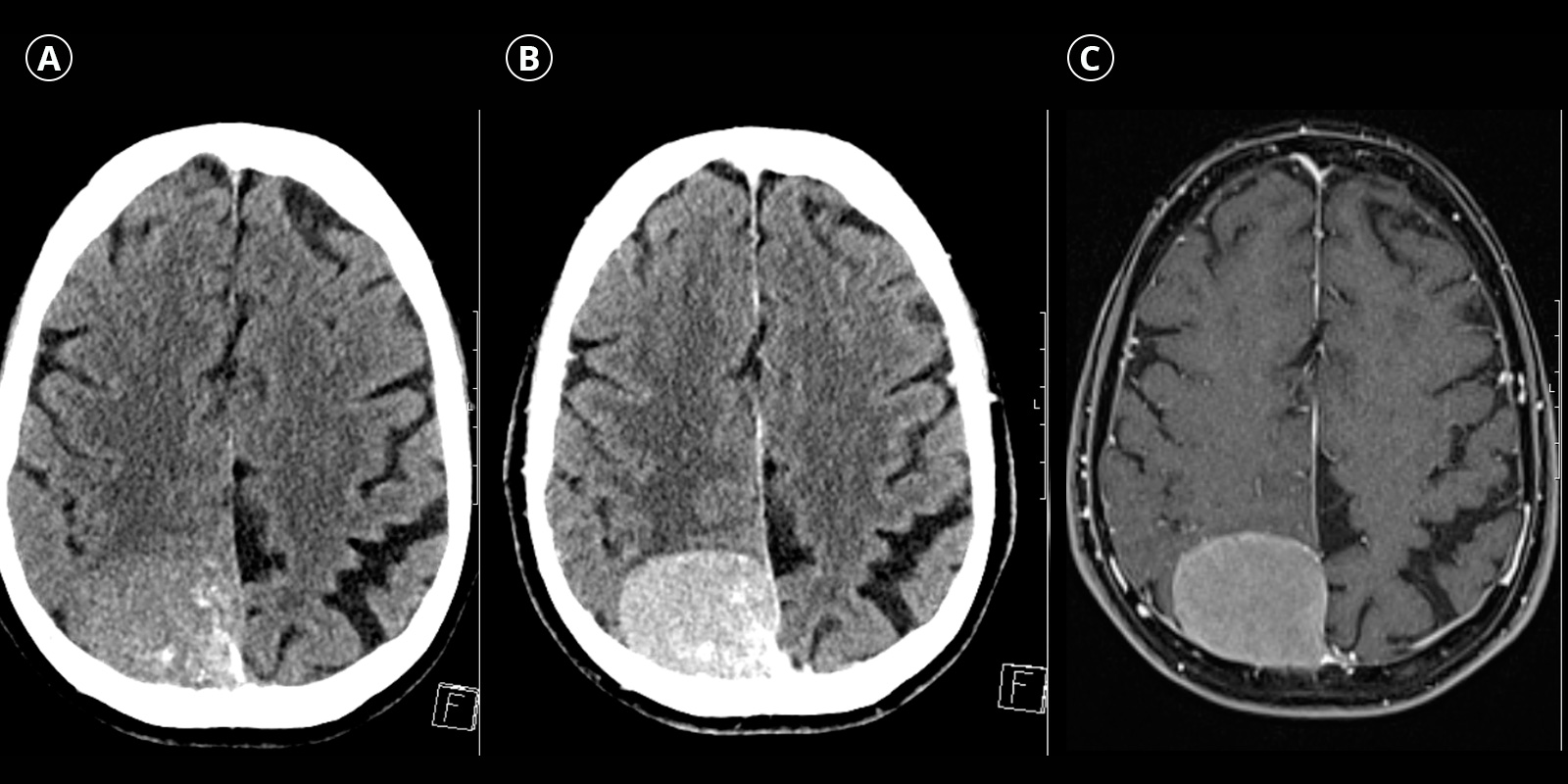
De nombreux méningiomes sont découverts par hasard, par exemple lors d'un examen d'imagerie réalisé en raison de maux de tête non spécifiques ou à la suite d'un accident. On qualifie ces découvertes de découvertes fortuites. Le diagnostic est souvent posé à l'aide d'une imagerie par résonance magnétique (IRM) ou d'un scanner (CT).
Si le méningiome est petit, ne provoque aucun symptôme et n’est pas situé à proximité de zones cérébrales fonctionnellement importantes, on recommande dans de nombreux cas de commencer par une surveillance régulière. Celle-ci s’effectue généralement par des contrôles IRM répétés, souvent à intervalles annuels dans un premier temps.
Certaines caractéristiques peuvent indiquer un potentiel de croissance accru. Il s’agit notamment d’une taille tumorale supérieure à 2,5 cm, d’un œdème cérébral associé ou de certaines modifications du signal à l’IRM pondérée en T2. Dans de tels cas – ou lorsque la tumeur est mal située – un méningiome découvert fortuitement peut également nécessiter un traitement.
Comment les méningiomes sont-ils diagnostiqués ?
Procédures d'imagerie
Le diagnostic d'un méningiome est généralement posé dans le cadre de l'examen de symptômes neurologiques ou à l'occasion d'une découverte fortuite lors d'un examen d'imagerie réalisé pour d'autres raisons.
Tant en tomodensitométrie (TDM) qu’en imagerie par résonance magnétique (IRM), les méningiomes se présentent généralement sous la forme de tumeurs extra-axiales bien délimitées, c’est-à-dire de tumeurs qui se développent principalement en dehors du tissu cérébral. Ils se caractérisent par un contact étendu avec la dure-mère (dura mater) et par un déplacement ou une compression du tissu cérébral adjacent.
Après administration d'un produit de contraste, les méningiomes présentent généralement une prise de contraste homogène. La tomodensitométrie permet en outre de mettre en évidence des calcifications ainsi que des modifications osseuses secondaires. L'IRM révèle souvent un épaississement dural s'étendant vers l'extérieur, appelé « Dural Tail Sign ».
Comment traite-t-on les méningiomes ?
Les petits méningiomes qui n'augmentent pas de taille peuvent être traités de manière conservatrice. Si les méningiomes se développent continuellement ou ont atteint une taille qui comprime le cerveau, provoque un œdème cérébral ou devient symptomatique, ils doivent être traités. Le traitement standard est la chirurgie, plus rarement la radio-chirurgie.
En raison de l'emplacement et de la taille variables, la décision sur le meilleur plan d'action doit toujours être discutée sur une base individuelle. Le traitement optimal dépend donc de la taille, de la localisation et du taux de croissance de la tumeur, ainsi que de l'analyse histopathologique des tissus et de l'état général du patient.
Traitement conservateur
Les patients présentant des anomalies asymptomatiques, lors de l'examen fortuit, une petite extension du méningiome ou un âge plus avancé, sont initialement traités de manière conservatrice. Cela signifie que des contrôles cliniques, y compris l'imagerie, sont effectués régulièrement afin de suivre l'évolution de la maladie. Les premiers examens de suivi sont effectués dans les 3 à 6 mois suivant la suspicion de diagnostic. Si les résultats sont stables, les intervalles entre les contrôles peuvent être progressivement allongés.
Dans diverses études, une taille stable du méningiome, sans tendance à la croissance, a été observée chez environ 50 à 70 % des patients sur une période moyenne de 2 à 5 ans pendant le suivi par imagerie. En cas d'augmentation de la taille du méningiome ou de l'apparition de nouveaux symptômes, une nouvelle décision doit être prise concernant la poursuite du traitement.
Chirurgie
Le traitement principal d'un méningiome symptomatique et en expansion est l'ablation microchirurgicale complète. Si cela est possible, cela signifie la guérison du patient dans la plupart des cas.
C'est pourquoi la priorité absolue du traitement est d'enlever la tumeur aussi délicatement que possible tout en préservant la fonction et en maintenant un niveau esthétique élevé.
Le méningiome est d'abord réduit de l'intérieur afin d'atténuer la frontière avec les tissus voisins, puis la tumeur est soigneusement isolée du cerveau normal environnant sous microscope. Les méninges porteuses de la tumeur sont généralement enlevées et remplacées également. L'imbrication entre le cerveau normal et le méningiome varie en intensité d'un patient à l'autre. Certaines tumeurs ont un bord lisse, d'autres ont infiltré la surface du cerveau et sont alimentées en sang par des vaisseaux cérébraux normaux.
Dans ces cas, si une zone importante du cerveau est touchée, l'opération doit être réalisée sous surveillance fonctionnelle. À cette fin, les procédures techniques les plus récentes, telles que la neuronavigation en réalité augmentée et le neuromonitoring peropératoire, sont utilisées, ce qui permet au neurochirurgien de travailler avec une précision et une sécurité maximales sous le microscope chirurgical et de rendre le patient transparent, c'est-à-dire de regarder dans les tissus.
Embolisation préopératoire
Les méningiomes sont souvent très vascularisés. Afin de limiter les saignements pendant l'opération, il est important d'occlure le plus tôt possible les vaisseaux sanguins qui irriguent la tumeur.
Dans certains cas – par exemple pour certains méningiomes situés à la base du crâne –, ces vaisseaux d'irrigation sont difficiles à atteindre pendant l'opération, voire ne le sont qu'à un stade avancé. Dans ce cas, une embolisation endovasculaire peut être réalisée avant l’intervention proprement dite. Cette technique consiste à occlure de manière ciblée les vaisseaux sanguins qui alimentent la tumeur dans le cadre d’une intervention vasculaire mini-invasive. Cela permet de réduire l’irrigation sanguine de la tumeur, ce qui, dans certains cas, peut rendre l’opération plus sûre et réduire les saignements.
Radiation
Chez les patients atteints d'un méningiome inopérable ou partiellement opérable nécessitant un traitement, la radiothérapie est une option thérapeutique permettant un bon contrôle de la taille de la tumeur. Toutefois, les méningiomes ne doivent pas avoir dépassé une certaine taille. La radiothérapie est également utilisée comme adjuvant en cas de méningiomes de grade plus élevé ou de résection incomplète.
Thérapie par radionucléides
Dans les cas difficiles où la maladie évolue progressivement malgré la chirurgie et la radiothérapie, la thérapie par radionucléides offre une option thérapeutique supplémentaire. Ici, les tumeurs sont attaquées spécifiquement avec des médicaments radioactifs. Le radiopharmaceutique, la substance radioactive, se lie à des récepteurs spéciaux à la surface du méningiome, les récepteurs de la somatostatine, et y produit un effet d'irradiation local, détruisant ainsi les cellules tumorales.
Risques liés à l'intervention
Le risque de complications lors de l'ablation chirurgicale d'un méningiome – et, le cas échéant, lors d'une radiothérapie complémentaire – dépend de différents facteurs. Il s'agit notamment de la taille, de la localisation et de l'accessibilité de la tumeur, ainsi que de l'âge et de l'état de santé général du patient.
Lorsque les méningiomes sont situés dans des zones simples d’accès, le risque de complications graves est généralement faible et inférieur à 2 %. Ce risque peut être plus élevé en cas de tumeurs situées dans des zones complexes ou de tumeurs de grande taille.
Les risques spécifiques à chaque cas dépendent fortement de la situation particulière. Nous serons heureux d’en discuter avec vous personnellement sur la base de votre imagerie par résonance magnétique (IRM) et de vous expliquer votre profil de risque personnel.
Que se passe-t-il après l'opération ?
Le pronostic d'un méningiome dépend de plusieurs facteurs. Les éléments déterminants sont avant tout la localisation et la taille de la tumeur, ainsi que ses caractéristiques histologiques, c'est-à-dire son grade selon la classification de l'OMS (I à III). Un autre facteur important est de savoir si la tumeur a pu être retirée entièrement ou seulement partiellement lors de l’opération. Les résultats de l’examen histologique et, dans certains cas, les biomarqueurs moléculaires jouent également un rôle dans la planification du traitement ultérieur. La marche à suivre est déterminée au cas par cas sur la base de ces résultats.
Grade 1 de l'OMS et résection totale
Un contrôle après la chirurgie, en fonction du risque, un autre contrôle après 2,5 et 10 ans
Grade 1 de l'OMS et résection incomplète
Suivi annuel et/ou radiochirurgie
Grade 2 de l'OMS et résection totale
Contrôles de suivi par IRM tous les 6-24 mois, si nécessaire radiothérapie de suivi
Grade 2 de l'OMS et résection incomplète
Suivi annuel et/ou radiochirurgie
Grade 3 de l'OMS
Radiothérapie de suivi, si nécessaire thérapie par radionucléides ou chimiothérapie expérimentale, et suivi par IRM tous les 3-6 mois.
Pourquoi se faire soigner à l'Inselspital
À l'Inselspital, une stratégie thérapeutique personnalisée est définie pour chaque patient. Cela se fait au sein du Centre des tumeurs cérébrales certifié, où une équipe interdisciplinaire examine ensemble les différentes options thérapeutiques et recommande le traitement le plus adapté.
La discussion a lieu dans le cadre d’un tumor board hebdomadaire. Des spécialistes en neurochirurgie, neurologie, neuro-oncologie, médecine nucléaire, radio-oncologie et pathologie y discutent ensemble de chaque cas individuel.
Nous garantissons ainsi que toutes les perspectives spécialisées importantes sont prises en compte dans la décision thérapeutique.